 Kementerian Kesehatan (Kemenkes) tengah melakukan audit menyeluruh terhadap layanan rumah sakit di daerah menyusul sejumlah temuan kasus, termasuk di Papua. Hal ini dilakukan bersama dengan Kementerian Dalam Negeri, Pemerintah Daerah hingga Dinas Kesehatan di daerah.
Kementerian Kesehatan (Kemenkes) tengah melakukan audit menyeluruh terhadap layanan rumah sakit di daerah menyusul sejumlah temuan kasus, termasuk di Papua. Hal ini dilakukan bersama dengan Kementerian Dalam Negeri, Pemerintah Daerah hingga Dinas Kesehatan di daerah.
Merancang Strategi Menuju Rumah Sakit Masa Depan: Sebuah Pendekatan Systems Thinking
Meningkatnya tekanan terhadap sistem kesehatan, rumah sakit di seluruh dunia berada pada titik kritis. Banyak negara masih mengandalkan model rumah sakit yang dirancang puluhan tahun lalu, padahal kompleksitas kebutuhan saat ini telah melampaui batas sistem tradisional. Pertanyaannya bukan lagi sekadar berapa banyak tempat tidur atau tenaga medis yang harus ditambah, tetapi bagaimana seluruh ekosistem rumah sakit dapat bergerak secara dinamis, responsif, dan berkelanjutan. Tantangan ini menjadi dasar pembentukan systems thinking dengan membentuk tim pemodelan lintas-profesi dan melakukan 20 sesi diskusi dalam penelitian yang dilakukan Kumar et al. (2025). Hasilnya adalah tujuh causal loop diagrams (CLD) komprehensif yang menggambarkan hubungan sebab-akibat di seluruh sistem rumah sakit, mulai dari sistem kesehatan nasional, layanan rawat jalan, IGD, rawat inap, bedah/prosedur, hingga perencanaan kluster rumah sakit. CLD ini berfungsi sebagai “bahasa bersama” yang memudahkan berbagai pemangku kepentingan memahami bagaimana variabel-variabel seperti permintaan, kapasitas, alur pasien, dan sumber daya saling memengaruhi.
Salah satu penemuan penting adalah adanya banyak positive feedback loops dalam berbagai layanan inti. Sebagai contoh, ketika permintaan meningkat, rumah sakit biasanya merespons dengan menambah tempat tidur atau tenaga kesehatan. Namun penambahan kapasitas ini justru dapat memicu peningkatan permintaan lebih lanjut, yakni fenomena yang dikenal sebagai supplier-induced demand. Dengan memahami pola umpan balik seperti ini, rumah sakit dapat menghindari solusi jangka pendek yang hanya memperbesar masalah dalam jangka panjang.
Analisis causal loop juga membantu mengidentifikasi 15 titik intervensi potensial yang dapat mengubah perilaku sistem secara signifikan. Beberapa di antaranya meliputi right-siting pasien ke layanan primer atau telehealth, pemanfaatan teknologi untuk mempercepat length of stay, peningkatan efisiensi operasional, serta penguatan layanan pencegahan dan berbasis komunitas untuk menurunkan angka kunjungan. Intervensi ini dirancang untuk memutus siklus tekanan permintaan yang berulang dan menciptakan sistem rumah sakit yang lebih berkelanjutan.
Selain itu, salah satu variabel terpenting yang ditemukan adalah “agilitas”, yaitu kemampuan rumah sakit untuk mengalihkan atau menambah sumber daya secara cepat dalam menghadapi krisis. Dalam analisis jaringan dari seluruh CLD, agilitas menempati posisi pusat, menunjukkan bahwa fleksibilitas dalam penempatan staf, alokasi tempat tidur, dan pengaturan alur layanan adalah komponen kunci bagi rumah sakit masa depan yang mampu beradaptasi dengan cepat.
CLD dan peta logika yang dihasilkan dalam penelitian ini dipublikasikan secara terbuka sehingga dapat digunakan oleh perencana rumah sakit di berbagai negara. Dengan pendekatan ini, keputusan strategis dapat diambil secara lebih holistik dan berbasis bukti, bukan reaktif atau parsial karena semua variabel dalam sistem dilihat sebagai satu kesatuan yang saling terkait. Secara keseluruhan, penggunaan causal loop dan systems thinking memberikan cara baru untuk memahami dinamika kompleks permintaan dan kapasitas rumah sakit. Pendekatan ini dapat mencegah perangkap ekspansi kapasitas tanpa arah, mengungkap intervensi strategis yang lebih efektif, memperkuat fleksibilitas rumah sakit, serta membantu merancang sistem layanan kesehatan yang tangguh dan berkelanjutan untuk kebutuhan masa depan.
Selengkapnya dapat diakses melalui:
https://pmc.ncbi.nlm.nih.gov/articles/PMC12107927/
Reportase ITIC Global International Travel and Health Insurance Conference
Venice – Italy, 2-6 November 2025
Reporter: Debby Sartika Mahardhika
Mahasiswa Program Studi S2 Magister Manajemen Rumahsakit (MMR) HPM FKKMK UGM

International Travel & Health Insurance Conference (ITIC) 2025 merupakan konferensi yang dihadiri oleh pelaku industri kesehatan global. Mulai dari perusahaan asuransi internasional, rumah sakit, klinik, penyedia evakuasi medis, hingga regulator untuk membahas perkembangan terbaru, tantangan terkini, serta arah masa depan industri kesehatan lintas negara.
Partisipasi dalam ITIC 2025 menjadi penting karena dinamika mobilitas global dan meningkatnya kebutuhan terhadap layanan kesehatan yang terstandarisasi, cepat, dan terintegrasi bagi wisatawan internasional. Melalui berbagai sesi panel, diskusi kasus, dan peluang jejaring profesional, konferensi ini memberikan wawasan yang relevan bagi institusi pelayanan kesehatan dalam meningkatkan kualitas layanan, efisiensi proses klaim, serta memperluas jejaring kerja sama dengan asuransi internasional.
Travel and Medical assistance – Looking to the Future
Speaker : Alastair Crossley – Head of Travel Solution of AXA
Tren Positif Travel and Tourism Medicine Global Menuju Tahun 2035
Dalam salah satu sesi konferensi tentang Travel and Tourism Market, dipaparkan tren tingkat tinggi yang menunjukkan peningkatan sektor pariwisata dunia pascapandemi. Data tahun 2024 menunjukkan bahwa industri perjalanan dan pariwisata telah melampaui kinerja tahun 2019, yang sebelumnya merupakan titik tertinggi sebelum pandemi. Proyeksi ke depan juga sangat optimistis. Pada tahun 2025, nilai ekonomi sektor ini diperkirakan mencapai USD 11 triliun, dan akan terus bertumbuh hingga mencapai USD 16,5 triliun pada tahun 2035.
Peningkatan ini mencerminkan pemulihan kuat minat masyarakat global untuk berwisata, didorong oleh kemajuan teknologi, peningkatan akses transportasi, dan berkembangnya segmen pariwisata berbasis pengalaman serta kesehatan (wellness tourism).
Faktor Pendorong Utama Perubahan Tren Perjalanan
Tiga kekuatan besar disebut menjadi pendorong utama perubahan perilaku wisatawan dunia:
- Perubahan Iklim (Climate Change)
Tren seperti cool-cations (liburan ke daerah beriklim sejuk), sustainable travel, dan localized avoidance mulai mendominasi preferensi wisata global. - Faktor Geopolitik
Dinamika politik internasional, terutama kebijakan pemerintahan Amerika Serikat, konflik di Timur Tengah, serta isu over-tourism, mempengaruhi arah destinasi dan perilaku wisatawan dalam memilih tempat yang lebih aman dan autentik. - Medical Tourism
Pariwisata medis tumbuh signifikan berkat peningkatan akses, biaya yang lebih rendah, dan waktu pelayanan yang lebih cepat. Faktor ini menjadikan wisata kesehatan sebagai salah satu sektor kunci dalam peta pariwisata global masa depan.
Sustainabillity is changing Traveller behaviour
Kesadaran akan isu lingkungan dan perubahan iklim juga mengubah pola perjalanan dunia. Data menunjukkan:
- 28% wisatawan Eropa kini memilih destinasi dengan suhu lebih sejuk (cooler vacations), dengan peningkatan minat besar ke negara seperti Islandia, Norwegia, dan Alaska.
- 84% wisatawan berupaya melakukan perjalanan yang lebih berkelanjutan.
- 69% ingin meninggalkan destinasi dalam kondisi lebih baik
- 44% percaya bahwa pemerintah harus menjadi pemimpin dalam inisiatif pariwisata
Pengaruh Sosial dan Demografi Wisatawan
Faktor sosial dan digital turut membentuk arah industri:
- 75% wisatawan dipengaruhi oleh media sosial dalam menentukan destinasi.
- 77% mencari pengalaman authentic, bukan sekadar kunjungan populer.
- Menariknya, 80% wisatawan solo adalah perempuan, menunjukkan tren kemandirian dan eksplorasi personal yang semakin kuat.
Pengaruh Geopolitik terhadap Pariwisata Global
- Dampak Administrasi Amerika Serikat
Terjadi penurunan 10% jumlah pengunjung pada awal tahun 2025. Negara yang paling terdampak adalah Kanada (-18%), Denmark (-21%), dan Meksiko (-23%). Kerugian ekonomi akibat penurunan ini diperkirakan mencapai USD 12,5 miliar hingga USD 21 miliar. - Konflik di Timur Tengah
Penurunan 3% jumlah pengunjung ke Yordania. Sekitar 2,5 juta wisatawan Eropa lebih sedikit yang berkunjung ke negara-negara non-GCC. Israel mengalami penurunan 75% jumlah wisatawan akibat ketegangan politik dan keamanan regional. - Fenomena Over Tourism
Di Venesia, jumlah wisatawan mencapai rasio 10:1 dibanding penduduk lokal. Di Makau, terdapat 547.000 pengunjung per kilometer persegi. Kondisi ini memunculkan kekhawatiran mendorong pemerintah untuk menerapkan kebijakan pengendalian wisata.
Peningkatan Medical Tourism
- Aksesibilitas
Kosta Rika mencatat pertumbuhan 8% kunjungan wisata medis. India menerima sekitar 2 juta pasien internasional setiap tahunnya. Biaya layanan kesehatan di Thailand disebut 70% lebih murah dibanding Amerika Serikat. - Biaya Lebih Rendah
Wisata medis menawarkan penghematan hingga 75% dibanding layanan kesehatan di negara asal. Prosedur bedah jantung bypass di India tercatat 12 kali lebih murah dibanding di Amerika Serikat. - Akses Layanan yang Lebih Cepat
Waktu tunggu layanan kesehatan di Kanada rata-rata 6 bulan, sedangkan di Kosta Rika hanya sekitar 1 minggu. Faktor ini menjadi pendorong utama meningkatnya mobilitas pasien lintas negara.
Dampak terhadap Jaringan dan Infrastruktur Medis
- Infrastruktur Kesehatan
Diperkirakan terjadi investasi global sebesar USD 280 miliar dalam pembangunan fasilitas medis hingga tahun 2030. Klinik spesialis di negara tujuan wisata medis meningkat 45%. Terdapat pertumbuhan 2,5 kali lipat rumah sakit internasional yang terakreditasi. - Perluasan Jaringan
Lebih dari 150 negara kini memiliki jaringan wisata medis. Telemedicine mengalami pertumbuhan tiga kali lipat, memungkinkan pasien berkonsultasi lintas negara secara virtual. - Dampak terhadap Tenaga Kesehatan
Permintaan terhadap tenaga medis meningkat 25%. Sekitar 40% tenaga spesialis berpindah ke area dengan permintaan tinggi. Investasi untuk pelatihan tenaga medis mencapai USD 15 miliar.
Cashless dalam Layanan Kesehatan : Risiko dan Manfaat
Speaker : Guillaume Debaene – Founder TravelMed Assistance
Kesenjangan Tradisional dalam Bantuan Rawat Jalan
- Overlook pada Layanan Rawat Jalan
Sistem asuransi tradisional secara historis mengabaikan layanan rawat jalan, dengan fokus utama pada rawat inap dan kondisi darurat. Pendekatan ini tidak lagi relevan mengingat perubahan pola penyakit dan preferensi perawatan preventif. Rawat jalan sekarang mewakili sebagian besar interaksi layanan kesehatan, namun seringkali tidak tercover dalam polis tradisional. - Biaya di awal bagi wisatawan
Wisatawan internasional seringkali dihadapkan pada biaya muka yang signifikan ketika memerlukan layanan medis di luar negeri. Dalam banyak kasus, mereka harus membayar tunai di muka dan kemudian mengajukan klaim reimbursment ke negara asal mereka. Proses ini tidak hanya membutuhkan likuiditas yang cukup, tetapi juga menimbulkan ketidakpastian bagi wisatawan - Beban Administratif yang Berlebihan
Beban administratif dalam sistem tradisional sangat berat. Proses klaim memerlukan dokumentasi ekstensif, verifikasi manual, dan periode tunggu yang panjang. Beban ini tidak hanya mempengaruhi konsumen tetapi juga meningkatkan biaya operasional penyedia asuransi karena perlunya staf yang didedikasikan untuk memproses klaim.
Hambatan Operasional yang Dihadapi Penyedia Asuransi
 Tantangan Biaya Operasional
Tantangan Biaya Operasional
Implementasi solusi cashless dihadapkan pada biaya operasional yang signifikan. Biaya ini menjadi hambatan utama, terutama bagi perusahaan dengan margin operasional yang ketat.- Tuntutan Pembayaran dari Penyedia Layanan
Penyedia layanan kesehatan (dokter, rumah sakit, klinik) seringkali menuntut pembayaran langsung atau jaminan pembayaran sebelum memberikan layanan. Proses verifikasi yang tidak efisien dapat menyebabkan penundaan layanan atau penolakan klaim, yang merugikan semua pihak. - Inflasi Harga dan Ketidaktransparanan
Salah satu hambatan terbesar adalah inflasi harga yang tidak konsisten. Penyedia layanan seringkali menaikkan harga untuk pasien asuransi dibandingkan dengan pasien cash, menciptakan distorsi pasar yang merugikan sistem. Ketidaktransparanan harga membuat sulit bagi penyedia asuransi untuk mengontrol biaya dan menawarkan produk yang kompetitif. - Tantangan Jaringan Global
Membangun jaringan global yang komprehensif merupakan tantangan logistik yang kompleks. Setiap negara memiliki regulasi yang berbeda, standar praktik medis yang bervariasi, dan struktur biaya yang unik. Menstandardisasi layanan cashless lintas negara memerlukan negosiasi kontrak yang rumit dengan ribuan penyedia layanan. - Biaya Perbankan dan Transaksi
Biaya perbankan internasional dan biaya transaksi mata uang asing dapat mengurangi margin keuntungan. Biaya ini seringkali ditransfer kepada konsumen akhir, membuat solusi cashless menjadi kurang menarik dari segi harga.
Keunggulan Solusi Cashless bagi Penyedia Asuransi
- Kenyamanan Global dan Aksesibilitas
Solusi cashless menawarkan kenyamanan tanpa batas dengan jangkauan di lebih dari 100 negara. Ini menghilangkan kekhawatiran wisatawan dan ekspatriat tentang akses layanan kesehatan di negara asing. Dengan satu kartu atau aplikasi, mereka dapat mengakses jaringan penyedia layanan yang telah diverifikasi tanpa perlu membayar di muka. - Penyederhanaan Proses
Proses yang disederhanakan tanpa penundaan menjadi keunggulan kompetitif utama. Verifikasi hak pertanggungan dapat dilakukan secara real-time melalui sistem terintegrasi, Ini tidak hanya meningkatkan kepuasan pelanggan tetapi juga mengurangi beban administratif.
Manfaat Implementasi Cashless yang Tepat
- Peningkatan Akuisisi Pelanggan
Implementasi solusi cashless yang efektif secara langsung berdampak pada akuisisi pelanggan yang lebih baik. 67% pelanggan memilih untuk pembayaran cashless. Konsumen modern lebih cenderung memilih penyedia asuransi yang menawarkan kemudahan akses dan proses tanpa ribet. - Peningkatan Retensi Pelanggan
18% pelanggan akan menjadi pelanggan tetap dan akan merekomendasikan kepada pelanggan lainnya - Kontrol Biaya yang Lebih Baik
Sistem cashless memungkinkan kontrol biaya yang lebih efektif. Tercatat lebih banyak kasus dapat diselesaikan oleh Dokter umum ($20-200) dibandingkan harus ke emergency departement ($ 1.000+) dengan cost yang lebih terkontrol.
Pengurangan Waktu Reimbursement
Waktu reimbursement yang lebih pendek tidak hanya menguntungkan pelanggan tetapi juga meningkatkan arus kas bagi penyedia layanan. Sehingga klinik atau rumah sakit dapat lebih focus dalam melakukan pelayanan
Solusi dan Opsi Strategis untuk Penyedia Asuransi
- Kolaborasi dengan Perusahaan Assistance Lokal
- Delegation : focus on high value decisions
Pemanfaatan AI untuk Manajemen Kasus
- AI Chat untuk Pra-otorisasi dan Verifikasi
- Komunikasi Proaktif dengan Anggota
- Rekomendasi Provider Kesehatan
Dokumentasi meeting one-on-one dengan beberapa medical assistance

Bersama para Delegasi Asia (Manila – Seoul – Thailand – Indonesia)

Artificial Intelegence sebagai Pilar Inovasi Mutu, Efisiensi, dan Keselamatan Rumah Sakit
 Seiring perkembangan teknologi, praktik penggunaan kecerdasan buatan atau artificial intelligence (AI) sudah banyak mulai mengubah pendekatan peningkatan mutu di rumah sakit. Perubahan pendekatan khususnya terjadi dalam dua level utama, yakni diagnosis terapi dan operasi klinis. Berdasarkan review artikel Abu Khadijah dan Nashwan (2024), AI terbukti berperan penting dalam menekan kesalahan medis yang memiliki dampak merugikan pada level klinis. Misalnya seperti dalam deteksi dini sepsis yang mampu mengurangi lama rawat inap hingga 2,7 hari dan menurunkan angka kematian sebesar 12,4%. AI juga membantu tenaga kesehatan menginterpretasi citra medis, mengidentifikasi interaksi obat yang berbahaya, dan mengenali pola risiko dalam catatan medis elektronik yang terlewat. Contoh lain penggunaan AI terdapat dalam bidang kesehatan mental dan manajemen kondisi kritis.
Seiring perkembangan teknologi, praktik penggunaan kecerdasan buatan atau artificial intelligence (AI) sudah banyak mulai mengubah pendekatan peningkatan mutu di rumah sakit. Perubahan pendekatan khususnya terjadi dalam dua level utama, yakni diagnosis terapi dan operasi klinis. Berdasarkan review artikel Abu Khadijah dan Nashwan (2024), AI terbukti berperan penting dalam menekan kesalahan medis yang memiliki dampak merugikan pada level klinis. Misalnya seperti dalam deteksi dini sepsis yang mampu mengurangi lama rawat inap hingga 2,7 hari dan menurunkan angka kematian sebesar 12,4%. AI juga membantu tenaga kesehatan menginterpretasi citra medis, mengidentifikasi interaksi obat yang berbahaya, dan mengenali pola risiko dalam catatan medis elektronik yang terlewat. Contoh lain penggunaan AI terdapat dalam bidang kesehatan mental dan manajemen kondisi kritis.
Dalam level operasional, AI menawarkan solusi untuk tantangan efisiensi yang selama ini membebani rumah sakit. Tantangan efisiensi diketahui didominasi oleh porsi waktu kerja klinisi yang tersita oleh tugas administratif. Teknologi AI dapat membantu untuk memperkirakan volume kunjungan pasien, mengotomatisasi penjadwalan, menyeimbangkan beban kerja staf, serta memberikan sistem pengingat otomatis untuk kunjungan tindak lanjut atau imunisasi. Melalui bantuan AI, alur kerja yang disusun menjadi lebih ringkas, penggunaan sumber daya lebih tepat, dan waktu layanan klinis dapat kembali terfokus pada interaksi langsung dengan pasien.
Selain itu, artikel ini menyoroti bagaimana AI memperkuat proses penilaian risiko seperti Failure Modes and Effects Analysis (FMEA) dan Root Cause Analysis (RCA). Dalam studi kasus yang dibahas, AI GPT-4 mampu mengidentifikasi berbagai failure modes secara cepat dibandingkan proses manual yang memakan waktu hingga berbulan-bulan. Meskipun praktis, masih terdapat catatan bahwa penilaian akhir tetap harus dilakukan oleh tenaga ahli yang memahami konteks klinis. Pada saat yang sama, AI meningkatkan pelaporan indikator mutu melalui analisis pola tersembunyi dalam Electronic Health Record (EHR) secara real-time. Inovasi lain seperti augmented reality juga membuka cara baru dalam pelatihan staf mutu dengan simulasi yang aman dan interaktif tanpa risiko terhadap pasien.
Meskipun potensinya besar, penulis menekankan adanya tantangan yang wajib dikelola seperti kualitas dan akses data, interoperabilitas sistem, isu privasi dan etika, bias algoritma, dan resistensi pengguna. Oleh karena itu, integrasi AI memerlukan tata kelola yang kuat dan kerangka regulasi yang jelas. Secara praktis, artikel ini menegaskan bahwa AI bukan pengganti tenaga kesehatan melainkan alat strategis bagi praktisi dan manajemen rumah sakit untuk memperkuat keselamatan, mempercepat analisis mutu, meningkatkan efisiensi operasional, dan memperkaya pelatihan staf. Melalui penggunaan AI yang bijak, layanan kesehatan dapat bergerak menuju sistem yang lebih aman, efektif, efisien, berpusat pada pasien, dan responsif.
Disarikan oleh:
Nikita Widya Permata Sari, S. Gz., MPH (Peneliti Divisi Mutu PKMK FK-KMK UGM)
Selengkapnya: https://pubmed.ncbi.nlm.nih.gov/39104802/
Pemerintah Siapkan Penghapusan Rujukan Berjenjang, Pasien JKN Akan Langsung ke RS yang Paling Kompeten
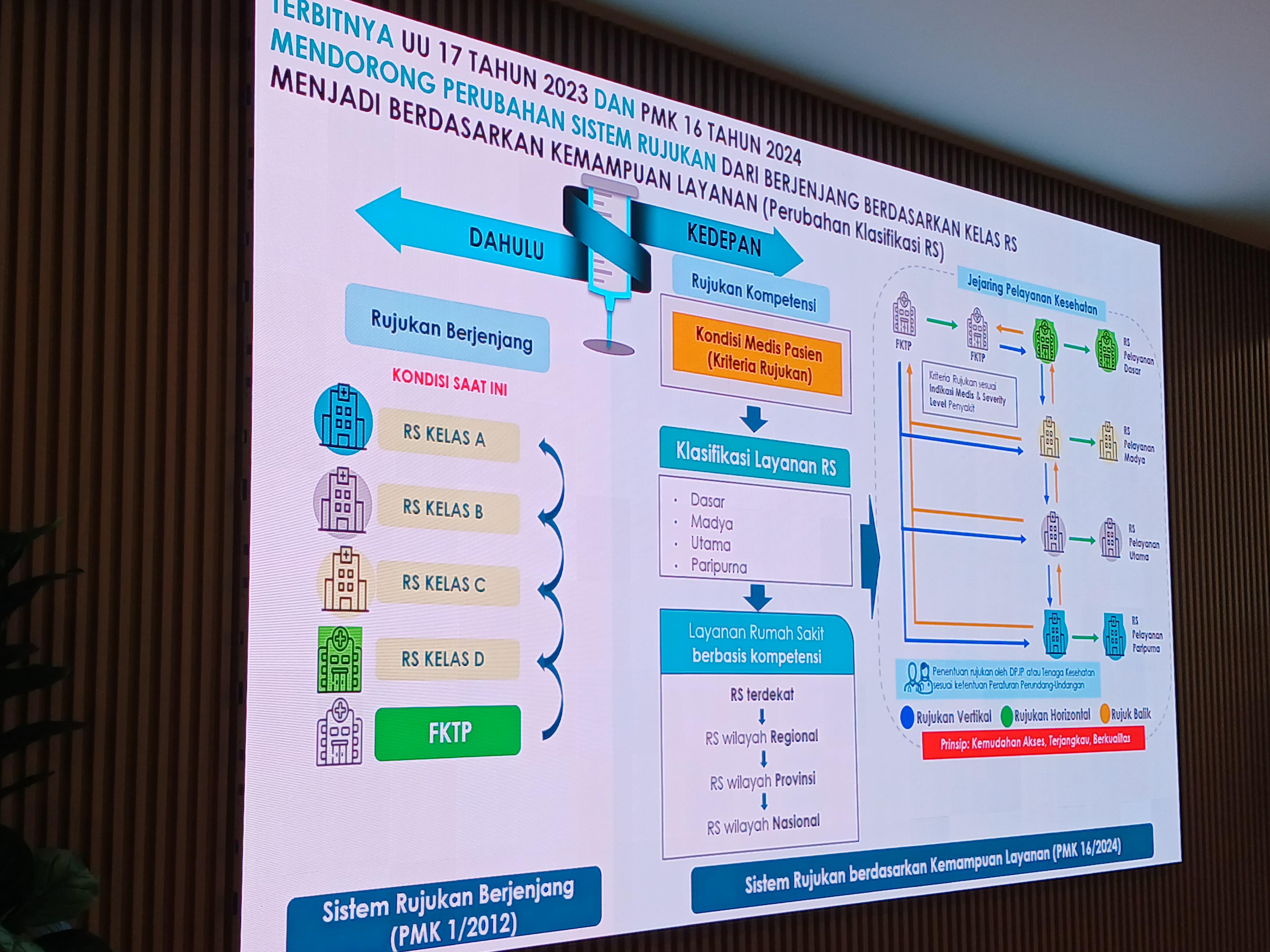 Pemerintah mengumumkan rencana penghapusan sistem rujukan berjenjang dan menggantinya dengan rujukan berbasis kompetensi. Melalui sistem baru ini, peserta Jaminan Kesehatan Nasional (JKN) akan langsung diarahkan ke rumah sakit yang kompeten (mampu) menangani kondisi medisnya, tidak lagi berjenjang berdasarkan kelas D–C–B–A.
Pemerintah mengumumkan rencana penghapusan sistem rujukan berjenjang dan menggantinya dengan rujukan berbasis kompetensi. Melalui sistem baru ini, peserta Jaminan Kesehatan Nasional (JKN) akan langsung diarahkan ke rumah sakit yang kompeten (mampu) menangani kondisi medisnya, tidak lagi berjenjang berdasarkan kelas D–C–B–A.
Hari Penyintas Bunuh Diri: Lawan Stigma, Berikan Dukungan, dan Akui Dampak Traumatis
 Hari Penyintas Bunuh Diri Internasional atau Survivor Day merupakan hari yang didedikasikan untuk mendukung dan menghormati penyintas atau korban akibat bunuh diri. Peringatan ini diakui secara aktif oleh Asosiasi International Association for Suicide Prevention (IASP) melalui pelaksanaan yang dilakukan setiap tahun sebelum perayaan Thanksgiving di Amerika Serikat.
Hari Penyintas Bunuh Diri Internasional atau Survivor Day merupakan hari yang didedikasikan untuk mendukung dan menghormati penyintas atau korban akibat bunuh diri. Peringatan ini diakui secara aktif oleh Asosiasi International Association for Suicide Prevention (IASP) melalui pelaksanaan yang dilakukan setiap tahun sebelum perayaan Thanksgiving di Amerika Serikat.
Global Gains in Tuberculosis Response Endangered by Funding Challenges
 Tuberculosis (TB) remains one of the world’s deadliest infectious killers, claiming over 1.2 million lives and affecting an estimated 10.7 million people last year, according to the WHO Global Tuberculosis Report 2025, released today. Despite measurable progress in diagnosis, treatment and innovation, persistent challenges in funding and equitable access to care threaten to reverse hard-won gains in the global fight against TB.
Tuberculosis (TB) remains one of the world’s deadliest infectious killers, claiming over 1.2 million lives and affecting an estimated 10.7 million people last year, according to the WHO Global Tuberculosis Report 2025, released today. Despite measurable progress in diagnosis, treatment and innovation, persistent challenges in funding and equitable access to care threaten to reverse hard-won gains in the global fight against TB.
Ancaman Tersembunyi Tuberkulosis: Kontribusi Bagi Dampak Penularan Global
 Tuberkulosis (TB) diketahui sering berhubungan dengan gejala batuk, demam, atau penurunan berat badan. Namun, studi Emery et. al (2022) melalui analisis empat survei prevalensi di Asia dan Afrika menemukan bahwa penularan TB justru banyak terjadi pada individu yang tidak menunjukkan gejala apapun. Studi ini menggunakan pendekatan pemodelan berbasis Bayesian yang mengintegrasikan data household contacts, tingkat hasil uji lab smear-positivity, dan estimasi durasi penyakit untuk menghitung kontribusi relatif setiap fase TB terhadap penularan. Hasilnya ditemukan bahwa durasi TB subklinis cenderung lebih panjang daripada fase klinis sehingga akumulasi penularan tetap lebih besar meskipun infektivitas per hari sedikit lebih rendah.
Tuberkulosis (TB) diketahui sering berhubungan dengan gejala batuk, demam, atau penurunan berat badan. Namun, studi Emery et. al (2022) melalui analisis empat survei prevalensi di Asia dan Afrika menemukan bahwa penularan TB justru banyak terjadi pada individu yang tidak menunjukkan gejala apapun. Studi ini menggunakan pendekatan pemodelan berbasis Bayesian yang mengintegrasikan data household contacts, tingkat hasil uji lab smear-positivity, dan estimasi durasi penyakit untuk menghitung kontribusi relatif setiap fase TB terhadap penularan. Hasilnya ditemukan bahwa durasi TB subklinis cenderung lebih panjang daripada fase klinis sehingga akumulasi penularan tetap lebih besar meskipun infektivitas per hari sedikit lebih rendah.
Analisis terhadap 414 pasien TB dan 789 kontak serumah menunjukkan bahwa pasien dengan TB subklinis memiliki tingkat infektivitas yang hampir setara dengan pasien TB klinis. Pasien tersebut bahkan berpotensi dua kali lebih tinggi per satuan waktu karena fase subklinis dapat berlangsung lebih lama. Ketika dipadukan dengan data dari 14 survei prevalensi nasional, model menyimpulkan bahwa sekitar 68% penularan TB global berasal dari kasus subklinis dengan variasi 45–84% antarnegara. Penelitian Emery et. al (2022) juga menyoroti bahwa sepertiga pasien subklinis ternyata memiliki smear-positif. Hal ini menunjukkan bahwa kapasitas penularan tinggi dan banyak pasien yang tidak mampu menghasilkan sputum sehingga tidak terdeteksi melalui metode konvensional.
Selain itu, penelitian membandingkan pola antarnegara dan menemukan bahwa negara dengan proporsi TB subklinis tinggi memiliki beban ancaman tersembunyi yang jauh lebih besar. Temuan tersebut terutama terjadi di kawasan dengan akses skrining rendah atau ketergantungan tinggi pada deteksi berbasis gejala. Studi ini juga menggarisbawahi bahwa skrining gejala, termasuk algoritma “batuk ≥2 minggu”, melewatkan banyak kasus yang secara bakteriologis sudah positif dan berpotensi menular. Peneliti menekankan perlunya strategi skrining aktif berbasis populasi, penggunaan pemeriksaan radiologi dan alat deteksi molekuler yang tidak bergantung pada sputum, serta integrasi skrining TB pada pelayanan rawat jalan atau pemeriksaan rutin bagi kelompok berisiko tinggi.
Implikasi penelitian ini bagi praktik pelayanan mutu kesehatan tentunya sangat luas. Bagi manajemen rumah sakit dan pembuat kebijakan, temuan ini dapat mendorong upaya investasi perencanaan deteksi dini. Upaya misalnya dapat dilakukan melalui pemanfaatan artificial intelligence untuk pembacaan foto toraks dan pergeseran paradigma dari deteksi pasif ke pencarian aktif kasus. Kesimpulan utama penelitian ini jelas, yakni kasus subklinis TB adalah sumber penularan terbesar yang selama ini terabaikan. Strategi eliminasi TB global tidak akan tercapai tanpa melibatkan prioritas fase subklinis sebagai prioritas utama dalam kebijakan, program, dan intervensi di tingkat layanan maupun komunitas.
Disarikan oleh:
Nikita Widya Permata Sari, S. Gz., MPH
(Peneliti Divisi Mutu PKMK FK-KMK UGM)
Selengkapnya: https://elifesciences.org/articles/82469
Bahan Renungan dan Action Plan untuk RS di Indonesia
Berdasarkan reportase penulis dari “48th IHF World Hospital Congress (WHC) 2025”, berikut adalah bahan renungan (refleksi) dan rencana aksi (action plan) yang diadaptasi untuk para pengelola Rumah Sakit (RS) di Indonesia, berfokus pada lima tema utama kongres: Kepemimpinan, Transformasi Digital/AI, Keberlanjutan, Model Klinis/Mutu/Keselamatan, dan Pengalaman Berpusat pada Manusia.
I. Bahan Renungan (Refleksi Diri) bagi Pengelola RS di Indonesia
- Refleksi Kepemimpinan yang Adaptif dan Visioner
- Kepemimpinan Lintas Generasi: Apakah gaya kepemimpinan di RS Anda sudah siap menghadapi tantangan global seperti kekurangan tenaga kerja dan menginspirasi Generasi Z untuk tetap terlibat di sektor kesehatan? Kepemimpinan harus diperkuat dengan kemauan untuk mendengarkan lintas disiplin dan dunia.
- Tata Kelola yang Cepat & Tepat: Di dunia yang bertransformasi cepat, apakah Dewan Direksi/Manajemen RS Anda masih terjebak dalam tata kelola berbasis aturan (rules-based governance) yang lambat, atau sudah mampu memilih model tata kelola yang tepat dan adaptif (proses yang kuat/forceful atau dialektik) sesuai konteks yang dihadapi?
- Refleksi Kesiapan Digital dan Etika AI
- Fokus AI: Apakah investasi digital Anda benar-benar ditujukan untuk mengurangi burnout klinisi dan meningkatkan akses pasien, atau hanya untuk administrasi biasa? Contoh global menunjukkan bahwa alat AI dapat menghemat waktu kerja dokter hingga 1,6 jam per hari dengan mendokumentasikan percakapan pasien-dokter secara real-time.
- Literasi Digital: AI bukanlah “jin dalam botol” yang menyelesaikan segalanya. Sudahkah RS Anda memprioritaskan pendidikan, upskilling, dan reskilling karyawan untuk memastikan adanya literasi digital antar generasi sebelum mengadopsi AI secara luas?
- Data sebagai Fondasi: Apakah data di RS Anda interoperabel dan berguna untuk tujuan prediktif dan preventif, atau masih tersimpan dalam sistem silo (terpisah-pisah)?
- Refleksi Orientasi Pasien dan Kesejahteraan Staf
- Kesejahteraan Pasien sebagai Misi Tunggal: Apakah setiap diskusi, inovasi, dan kemitraan di RS Anda benar-benar melayani satu tujuan tunggal: kesejahteraan pasien? Rumah sakit global saat ini mendorong pendekatan co-created (diciptakan bersama) dengan pasien.
- Staf sebagai Inti: Apakah RS Anda sudah melihat kesejahteraan staf sebagai hal yang mission critical? Tekanan dan beban emosional yang konstan dapat memengaruhi kesejahteraan staf dan kualitas hidup pasien. Sudahkah Anda memiliki program yang disengaja untuk menghilangkan “pembunuh kegembiraan” (killjoys) dalam proses kerja staf, seperti membuang tugas-tugas administratif yang tidak perlu (silly stuff)?
- Refleksi Model Layanan Masa Depan dan Keberlanjutan
- Beralih dari Sick Care ke Well Care: Apakah fokus RS Anda masih pada pengobatan reaktif, atau sudah beralih ke layanan proaktif (well care) dan perawatan prediktif melalui teknologi pintar?
- Relevansi Sistem: Selain memberikan perawatan terbaik, RS swasta global dituntut untuk menjadi relevan secara sistem dengan berkontribusi pada penelitian dan pengajaran untuk mengatasi kekurangan staf. Apa kontribusi RS Anda dalam aspek ini?
- Tanggung Jawab Iklim: Keberlanjutan (lingkungan, sosial, dan ekonomi) adalah nilai inti, bukan hanya slogan. Standar akreditasi global bahkan akan mencakup aspek keberlanjutan layanan kesehatan mulai tahun 2026.
II. 10 Rencana Aksi (Action Plan) 5 Tahun bagi Pengelola RS
Berikut adalah langkah-langkah nyata yang dapat diimplementasikan, dikategorikan berdasarkan tema utama kongres.
Catatan: 10 action plan ini tidak perlu dijalankan semua, disesuaikan dengan kebutuhan dan perencanaan RS (silahkan hubungi penulis untuk mengidentifikasi mana yang paling tepat bagi RS anda dan berkolaborasi mewujudkan action plan ini, sehingga tidak NATTO: no action talking-talking only )
| Tema | Rencana Aksi (Action Plan) | Target & Metrik Kinerja (Contoh) |
| Kepemimpinan & Tata Kelola | 1. Membangun Dewan AI dan Data: Membentuk dewan AI yang multidisiplin (klinisi, operasional, risiko, etika) untuk memastikan perdebatan dan pengambilan keputusan AI yang tepat. | Menetapkan Kebijakan Tata Kelola Data & AI dalam 6 bulan. |
| 2. Data-Driven Leadership: Menstandarisasi Key Performance Indicators (KPI) Tingkat 1 yang utama untuk dipantau secara efisien di seluruh organisasi. | Mengintegrasikan data dan memantau 10 KPI utama secara real-time di seluruh departemen dalam 1 tahun. | |
| Transformasi Digital & AI | 3. AI untuk Mengatasi Burnout: Mengimplementasikan teknologi AI untuk meringkas data pasien dari EMR dan membuat draf laporan otomatis, menghilangkan friction(gesekan kerja) untuk klinisi. | Mengurangi waktu dokumentasi per dokter/perawat sebesar minimal 30 menit per hari dalam 1 tahun21. |
| 4. Digitalisasi Keselamatan Pasien: Menggunakan Clinical Decision Support System (CDSS) berbasis AI untuk mendeteksi syok septik atau henti jantung pada pasien di bangsal umum. | Menurunkan angka mortalitas terkait syok septik/henti jantung sebesar 5-10% dalam 2 tahun (contoh global mencapai penurunan 10%)23. | |
| Model Klinis & QPS | 5. Co-Creation Perawatan: Membentuk Program Penasihat Pasien dan Keluarga (Patient and Family Advisory Program) yang dilibatkan sejak tahap co-designproses perawatan. | Melibatkan minimal 5 mitra pasien aktif dalam 3 proyek peningkatan mutu klinis utama per tahun. |
| 6. Hospital-at-Home: Mengeksplorasi model perawatan alternatif seperti Advanced Care at Home (Hospital-at-Home) dengan pendekatan virtual-hybrid untuk pasien yang memenuhi kriteria klinis. | Menyusun feasibility study untuk program Hospital-at-Homedalam 1 tahun. | |
| Pengalaman Berpusat pada Manusia | 7. Inisiatif Kesejahteraan Staf: Meluncurkan program sistematis (misalnya, inisiatif “G.R.O.W.T.H.” – Getting Rid of Silly Stuff) untuk mengidentifikasi dan menghapus tugas-tugas administratif yang tidak perlu, memulihkan kegembiraan (joy) dalam bekerja. | Menghemat total minimal 5.000 jam kerja staf per tahun melalui otomasi dan penyederhanaan proses27. |
| 8. Keterlibatan Staf Garis Depan: Membuat mekanisme pendanaan atau penghargaan untuk mempromosikan dan mengimplementasikan inovasi proses yang diusulkan oleh staf garis depan (perawat, teknisi, dll). | Mengimplementasikan minimal 10 ide inovasi yang diusulkan staf garis depan per tahun. | |
| Keberlanjutan | 9. Mengintegrasikan Keberlanjutan: Menetapkan kebijakan untuk mengurangi jejak karbon (misalnya, manajemen rantai pasokan dan dekarbonisasi praktik layanan kesehatan) dan mempersiapkan RS untuk standar akreditasi keberlanjutan. | Melakukan audit jejak karbon RS dalam 1 tahun dan mengurangi limbah medis berbahaya sebesar 10% dalam 2 tahun. |
| 10. Integrasi Layanan: Berkolaborasi dengan layanan home care dan fasilitas kesehatan primer lainnya untuk mencapai seamless data sharing (berbagi data tanpa hambatan) dan mendorong perawatan di rumah untuk populasi menua. | Mengembangkan sistem resep elektronik terpusat dan berbagi data klinis pasien lansia secara terintegrasi dengan 3 faskes primer mitra dalam 2 tahun. |

Sebagai komitmen IHF dalam menjaga lingkungan hidup, mereka meminta kalung nametag para peserta untuk di-recycle, dan sebagai gantinya mereka memberikan sekotak coklat Swiss 🙂
Reportase Terkait:
Pengantar Hari I Hari II Hari III Renungan
Reportase Hari III IHF, 13 November 2025
Sesi Pleno 1:
A Healthcare Leader’s Greatest Challenge, Workforce Strategies That Work
Sesi ini membahas berbagai masalah kekurangan tenaga kesehatan klinis di seluruh dunia. Krisis ini diperparah oleh faktor-faktor yang sudah diketahui, seperti populasi yang semakin menua, masalah kelelahan dan keseimbangan kerja-kehidupan, tantangan dalam menyediakan pelatihan dan pendidikan, serta disparitas geografis.
Dalam sesi ini, Dr. Peter Pronovost, Kepala Bagian Kualitas dan Transformasi Klinis, Rumah Sakit Universitas, AS, menjadi memberi pengantar sekaligus menjadi moderator sesi diskusi yang mengungkap beberapa solusi yang telah terbukti untuk mengatasi penyebab paling umum dari kekurangan tenaga kerja.

Para pembicara pada sesi pleno hari 3
1. Dr Peter Pronovost: Transformasi Layanan Kesehatan
Pembicara memberi pengantar tentang tantangan kompleks yang dihadapi layanan kesehatan global (kekurangan staf, masalah ekonomi, keselamatan pasien) dan mengusulkan sebuah solusi radikal: “Living and Leading with Love” (Hidup dan Memimpin dengan Cinta).
Poin Utama:
- Masalah Inti: Kegagalan layanan kesehatan dalam mengatasi masalah kompleks disebabkan oleh pendekatan “command-and-control” (top-down) yang salah. Solusi sebenarnya membutuhkan inovasi bottom-up dan kolaborasi.
- Kekuatan “Love” (Cinta): didefinisikan sebagai energi penting yang menghubungkan orang dan melepaskan inovasi. Ini berarti melihat karyawan sebagai layak dan mampu, serta mencari manfaat bersama alih-alih kekuasaan.
- Hasil Transformasi: Sistem kesehatan yang menerapkan model ini mencatat perbaikan drastis, seperti peningkatan engagement karyawan (top 1%), penurunan turnover perawat, dan pengurangan, mortalitas sepsis dan biaya perawatan.
- Model “Believe, Love, and Build”:
- Believe: Setiap karyawan (bukan hanya dokter/perawat) memiliki kekuatan untuk mencegah bahaya.
- Love: Setiap suara yang perannya bersentuhan dengan masalah harus diikutsertakan (mendorong kontribusi dari peran non-klinis, seperti petugas kebersihan/sekretaris unit).
- Build: Menerapkan sistem manajemen yang disiplin dengan mengukur hasil(outcomes) dan akuntabilitas bersama.
- Pentingnya Budaya: Budaya harus diubah dari ketakutan menjadi cinta melalui pengakuan, imbalan, dan hubungan (the Six R’s). Transformasi ini dimulai dari koneksi positif sekecil apa pun antar individu.
Intinya, pembicara menyerukan agar sistem kesehatan yang menyembuhkan harus dibangun di atas dasar cinta dan mendorong setiap individu untuk menciptakan “mikro-dunia” positif di lingkungan kerjanya.
2. Mrs Mireia Traserra Call, Human Resources Director, AECT – Hospital de Cerdanya, Spain: Layanan Kesehatan Lintas Batas
Pembicara membahas tantangan dan keberhasilan pendirian Hospital de Cerdanya (La Cerdanya Hospital), sebuah rumah sakit komunal unik yang beroperasi di perbatasan antara Spanyol dan Prancis di wilayah Cerdanya.
- Latar Belakang dan Pendirian
-
- Lokasi: La Cerdanya, sebuah lembah yang terbagi oleh perbatasan Spanyol dan Prancis sejak tahun 1655. Rumah sakit ini melayani wilayah yang terisolasi dari pusat administratif besar.
- Kebutuhan: Sebelum didirikan, sisi Prancis tidak memiliki rumah sakit yang dekat, sementara rumah sakit di sisi Spanyol berisiko ditutup karena kekurangan profesional.
- Sejarah Proyek: Dimulai tahun 2002 sebagai konvensi untuk memberikan perawatan darurat kepada penduduk Prancis.
- Legalitas: Pada tahun 2010, Parlemen Eropa menyediakan alat legislatif (Unit for European Agreement of Territorial Cooperation) yang memungkinkan legalisasi dan pendirian rumah sakit komunal (bukan milik Spanyol atau Prancis, melainkan dimiliki bersama). Rumah sakit ini merayakan 10 tahun beroperasi pada tahun 2024.
- Tantangan Lintas Batas (Cross-Border Challenges), Rumah sakit ini menghadapi tiga tantangan utama dalam mengelola operasi lintas batas:
-
- Tantangan Tata Kelola (Governance): Perlunya membangun tata kelola yang didasarkan pada kebutuhan lokal dan teritori rumah sakit, alih-alih diatur oleh pusat administratif besar di Madrid atau Paris.
- Perbedaan Budaya (Cultural Differences): Meskipun bahasa dapat dipelajari, sistem layanan kesehatan (seperti sistem psikiatri), harapan masyarakat terhadap sistem kesehatan publik, dan etos kerja berbeda secara kultural. Tantangan ini diatasi dengan mendengarkan setiap pihak dan memastikan semua orang merasa dilibatkan, bahkan jika keputusan tidak selalu berdasarkan suara mayoritas.
- Regulasi Tenaga Kerja (Workforce Management): Ini adalah tantangan terbesar. Meskipun alat legal untuk pendirian rumah sakit sudah ada, belum ada alat legislatif untuk mengatur tenaga kerja lintas batas.
- Masalah Inti: Staf menghadapi perbedaan perlakuan karena kewarganegaraan atau negara tempat tinggal, terutama terkait pajak, kontribusi sosial, dan persetujuan pengadilan. Contohnya, pekerja dengan dua pekerjaan di kedua sisi perbatasan mengalami kontribusi sosial yang sangat tinggi (di atas 20%).
- Usulan Solusi dan Komitmen
-
- Visi: Hospital La Cerdanya adalah perusahaan lintas batas terbesar yang menyediakan layanan nyata kepada penduduk. Pihak rumah sakit merasa memiliki komitmen untuk menciptakan legislasi baru yang mengatur tenaga kerja lintas batas.
- Tujuan: Diserukan agar Spanyol dan Prancis, bersama dengan Uni Eropa, bekerja untuk mengharmoniskan tujuan bersama seputar tenaga kerja lintas batas, berfokus tidak hanya pada gaji, tetapi pada kesejahteraan sosial, pensiun, pajak, dan kontribusi sosial.
3. Assoc. Prof. Ghee Chee Phua, Deputy CEO, Singapore General Hospital (SGH), Singapore: Inisiatif Kesejahteraan Staf melalui “GROSS”
Pembicara berfokus pada pentingnya kesejahteraan staf sebagai prioritas utama dalam layanan kesehatan, yang dianggap sebagai hal yang sangat penting (mission critical). Singapore General Hospital (SGH) memperkenalkan strategi unik untuk mencapai hal ini, yang disebut GROSS (Getting Rid of Silly Stuff).
- Kesejahteraan Staf sebagai Prioritas Kepemimpinan
-
- Latar Belakang SGH: Rumah sakit tertua dan terbesar di Singapura (2.000 tempat tidur, 11.000+ staf). Kekuatan sejati SGH terletak pada stafnya, bukan teknologi atau infrastruktur.
- Perubahan Pasca-Pandemi: Sebelum pandemi, kesejahteraan staf cenderung terdesentralisasi. Pandemi menunjukkan bahwa kesejahteraan harus disengaja (intentional), sistematis, dan merupakan tanggung jawab kepemimpinan.
- Komitmen: SGH mendirikan kantor Staff Wellness dan membuat para pemimpin rumah sakit membuat janji publik untuk membangun budaya yang suportif dan inklusif.
- Empat Pilar Kesejahteraan SGH: SGH membangun kerangka kerja kesejahteraan staf berdasarkan empat pilar sistematis:
-
- Health and Well-being: Merawat kesehatan fisik dan mental staf (mengingat 1 dari 3 pekerja kesehatan mengalami burnout).
- Care at Work: Menciptakan koneksi dan rasa dimiliki (belonging).
- Transformation at Work: Memperbaiki lingkungan dan proses kerja, termasuk perlindungan dari pelecehan, pengembangan karier, dan menghilangkan hal-hal konyol/tidak perlu (silly stuff).
- Kindness at Work: Menanamkan kebaikan, rasa hormat, dan keselamatan psikologis dalam budaya sehari-hari.
SGH juga menggunakan pendekatan berbasis data untuk mengukur dampak dan menjadikan pemimpin bertanggung jawab atas Indeks Komposit Kesejahteraan (Well-being Composite Index) yang dimasukkan dalam rencana balanced scorecard mereka.

Salah satu slide Ghee Chee Phua, merupakan presentasi paling atraktif dan menarik selama IHF – Geneva
- Gerakan GROSS adalah inisiatif untuk mengurangi beban yang tidak perlu (unnecessary burdens) agar staf dapat fokus pada perawatan pasien.
-
- Filosofi: Hal-hal sepele (silly stuff), yaitu proses yang tidak bernilai tambah dan tidak perlu, menumpuk seiring waktu, menciptakan frustrasi dan kelelahan (burnout). GROSS bertujuan untuk meninjau, mengurangi, bersukacita, dan mengulang (Review, Reduce, Rejoice, and Repeat).
- Mekanisme: Gerakan ini bersifat ringan (light-hearted) dan viral. SGH mengadakan GROSS Awards di mana tim merayakan proyek yang menghilangkan langkah-langkah tidak perlu dan mengembalikan waktu kepada staf. (50% dari penilaian didasarkan pada seberapa besar kegembiraanyang dirasakan dari proyek tersebut).
- Contoh Proyek GROSS Farmasi membatalkan resep usang secara otomatis; Mengotomatisasi laporan promosi perawat; Menghentikan puasa yang tidak perlu untuk CT Scan pada sebagian besar pasien; Mengurangi pemantauan tanda-tanda vital dan gula darah yang tidak perlu; Menyederhanakan proses SDM dan keuangan yang kompleks.
- Dampak: Proyek GROSS . menghemat puluhan ribu jam kerja, mengurangi pemborosan waktu, energi, dan uang. Yang terpenting, ia telah mengubah budaya rumah sakit: staf kini merasa lebih diberdayakan untuk menghilangkan “pembunuh kegembiraan” (killjoys) dalam proses kerja mereka, yang pada akhirnya memulihkan makna dan kegembiraan dalam merawat pasien.

4. Dr Henry Gallardo, Director General Fundación Santa Fe de Bogotá (FSFB), Colombia: Kepemimpinan, Budaya, dan Ketahanan di Santa Fe Foundation
Pembicara adalah perwakilan dari sistem layanan kesehatan terintegrasi nirlaba swasta di Kolombia (Foundation Santa Fe de Bogotá, yang juga menjalankan RS di Cartagena) serta merupakan presiden IHF yang baru, yang berfokus pada pentingnya keselarasan strategi dengan budaya dan kepemimpinan untuk menciptakan organisasi yang demokratis dan berorientasi pada pelayanan (service).
- Membangun Budaya Pelayanan yang Terpusat pada Manusia
-
- Filosofi Inti: Untuk menginspirasi organisasi yang didedikasikan untuk melayani dan menumbuhkan kemakmuran masyarakat, strategi harus selaras dengan tujuan utama institusi. Karyawan harus memilih untuk menyelaraskan kepentingan pribadi mereka dengan tujuan yang lebih besar.
- Peran Pemimpin: Kepemimpinan harus bertindak secara koheren dan memberikan contoh (seperti memungut sampah di rumah sakit). Jika pemimpin memprioritaskan kesejahteraan staf di atas pertumbuhan, itu adalah “cherry on the cake” (nilai tambah terbesar).
- Model Budaya: Institusi ini berpegangan pada model budaya yang diidentifikasi secara proaktif melalui proses operasional dan psikologis, yang harus menjadi ekosistem yang cair (blended ecosystem) dengan tindakan yang konsisten.
- Implementasi Budaya: Budaya diwujudkan melalui: 1. Model Kompetensi: Mengukur kemampuan staf dan kontribusi mereka terhadap nilai-nilai inti. 2. Model Pengembangan: Memastikan peningkatan portofolio staf. 3. Sistem Penghargaan (sejak 1995): Merayakan indikator berbasis pertumbuhan perawatan (care), kepemimpinan, kerja tim, dan hasil (outcomes).
- Mengatasi Tekanan Keuangan dengan Ketahanan dan Kasih Sayang: Pembicara membahas bagaimana menyeimbangkan tekanan keuangan dengan empati, menyerukan agar para pemimpin tidak mengekspos tim pada dilema tersebut.
-
- Penentuan Visi: Pemimpin harus memiliki pandangan yang teguh (view determination) untuk menjaga keseimbangan antara hasil (results) dan tujuan (aims).
- Tujuan yang Lebih Tinggi: Institusi harus selalu dipandu oleh tujuan yang lebih tinggi (higher purpose), memastikan setiap keputusan didasarkan pada penghormatan terhadap kemanusiaan dan budaya kepedulian.
- Mendefinisikan Nilai (Value Creation): Penciptaan nilai didefinisikan sebagai hasil yang harus: 1) Memberikan pengalaman terbaik bagi pasien. 2) Menjamin hasil terbaik (outcomes). 3) Menggunakan sumber daya secara efisien. 4) Beroperasi di bawah prinsip tata kelola yang bertanggung jawab dan lingkungan yang peduli.
- Kesimpulan: Menyeimbangkan sumber daya finansial dengan empati melibatkan penguatan budaya yang berpusat pada manusia yang menjamin pengalaman kepedulian bagi karyawan, pasien, keluarga, dan masyarakat.
- Kesejahteraan Mental Staf: melalui tanyangan Video yang menekankan bahwa kesehatan mental adalah fundamental dalam layanan kesehatan.
-
- Fakta: Tekanan dan beban emosional yang konstan dapat memengaruhi kesejahteraan staf dan kualitas hidup pasien.
- Solusi: Santa Cruz Foundation telah memulai program untuk merawat kolaborator mereka sendiri, memastikan staf merasa dihargai dan dibantu dalam menghadapi tekanan kesehatan, keluarga, dan sosial.
5. Dr Zeenat Khan, Regional CEO, Aga Khan Health Services, East Africa, Kenya: Strategi Sumber Daya Manusia Aga Khan Development Network (AKDN) di Afrika Timur
Pembicara adalah perwakilan dari Aga Khan Development Network (AKDN), sebuah jaringan nirlaba internasional yang berfokus pada kelanjutan perawatan, akses, kualitas, dan keberlanjutan di wilayah Sub-Sahara Afrika, Asia Selatan, dan Asia Tengah. Presentasi ini berfokus pada tantangan dan strategi Sumber Daya Manusia (SDM) di Afrika Timur (Kenya, Tanzania, Uganda).
- Tantangan SDM di Afrika Timur: AKDN mengoperasikan 7 rumah sakit dan memiliki sekitar 6.000 staf di Afrika Timur. Mereka menghadapi beberapa tantangan SDM yang khas:
-
- Demografi: Populasi yang sangat muda (60% di bawah 25 tahun).
- Kepadatan Pekerja Kesehatan: Jauh di bawah target global $2.3$ per $1,000$ penduduk.
- Spesialisasi dan Kapasitas: Kapasitas untuk sub-spesialisasi medis sangat terbatas, dibandingkan negara maju.
- Disparitas Geografis: Kesulitan dalam menarik dan mempertahankan staf di daerah pedesaan (rural) dibandingkan dengan perkotaan (urban).
- Retensi Staf: Pasar yang sangat kompetitif, ditambah daya tarik migrasi ke negara-negara Global North (North-to-South brain drain).
- Filosofi SDM: “Believe, Belong, and Build”: AKDN menggunakan filosofi yang selaras dengan tema sesi pertama, yaitu “Believe, Belong, and Build” sebagai mantra SDM mereka untuk mengatasi tantangan retensi dan kapasitas.
- Believe (Percaya)
- Inti: Staf adalah tulang punggung organisasi. Kepemimpinan harus berusaha menjadi pemberi kerja pilihan (employer of choice) melalui lingkungan kerja dan budaya yang baik.
- Fokus: Memberi perhatian khusus pada “Emerging Talents” (talenta yang muncul) atau generasi muda, karena mereka adalah masa depan institusi.
- Pendekatan Holistik: Fokus pada pengembangan staf klinis dan non-klinis secara bersamaan.
- Belong (Merasa Dimiliki)
- Inti: Memperlakukan staf sebagai manusia dengan melihat keluarga, anak-anak, dan perjuangan mereka (misalnya, perjalanan panjang ke tempat kerja).
- Aktivitas: Mengadakan kegiatan bersama (seperti pesta dan menari) untuk menciptakan ikatan dan merasa menjadi bagian dari institusi (belonging).
- Build (Membangun Kapasitas)
- Inti: Pembangunan kapasitas harus menjadi upaya jangka panjang, bukan perbaikan jangka pendek.
- Strategi Jangka Panjang: Menyusun rencana 5 tahun untuk pengembangan dan rekrutmen SDM (dokter, perawat, apoteker, dll.).
- Kemitraan Pendidikan: Memanfaatkan sumber daya global dan universitas milik AKDN sendiri (Aga Khan School of Medicine) untuk program pascasarjana dan sarjana.
- Kisah Sukses: Salah satu staf didukung dan dibina dari Medical Officer hingga menjadi Neonatologis pertama di wilayah Lake di Kenya, menunjukkan keberlanjutan pengembangan jangka panjang.
- Alternatif: Menggunakan teknologi seperti tele-ICUdan tele-radiology untuk mengatasi kekurangan sub-spesialisasi lokal.
- Believe (Percaya)
- Pelajaran Utama
-
- Dengarkan Staf: Penting untuk mendengarkan apa yang dibutuhkan dan diinginkan staf.
- Kepemimpinan Budaya: Budaya harus dipimpin dari atas (led from the top).
- Kolaborasi: Untuk mencapai tujuan yang jauh, kita harus pergi bersama-sama (If you want to go far, go together).
Sesi Pleno 2: Advancing Clinical Care Quality Through AI and Patient- Centred Safety
Sesi ini mejelajahi bagaimana AI meningkatkan kontinuitas perawatan, diagnostik, pelatihan, dan keselamatan pasien di berbagai tatanan. Sesi ini menyajikan proyek-proyek yang menunjukkan bagaimana integrasi digital yang cermat dapat meningkatkan hasil, kesetaraan, dan kepercayaan dalam praktik klinis. Salah satu pembicaranya berasal dari Indonesia.

Moh Heri Kurniawan salah satu dari 3 pembicara sesi pleno dari Indonesia
1. Mr Moh Heri Kurniawan (Hermina Group Indonesia): Pengembangan Model Perawatan Berkelanjutan Berbasis AI
Presentasi ini memperkenalkan pengembangan model intervensi Continuity of Care (Perawatan Berkelanjutan) berbasis Kecerdasan Buatan (AI) yang terintegrasi melalui WhatsApp, dirancang untuk mengatasi masalah morbiditas dan mortalitas tinggi pada penyakit kronis akibat kesenjangan komunikasidan fragmentasi data pasca-pemulangan pasien.
- Latar Belakang Masalah dan Peran Perawat
-
- Masalah: Pasien dengan penyakit kronis sering dipulangkan dengan obat-obatan yang kompleks dan mengalami perawatan yang terfragmentasi (fragmented care), yang menyebabkan kegagalan dalam continuity of care.
- Penyebab Inti: Kesenjangan komunikasi dan fragmentasi data setelah pasien pulang.
- Solusi Pivot: Perawat memiliki peran sentral (pivotal role) dalam tindak lanjut dan dukungan manajemen diri (self-management support) bagi pasien di rumah.
- Tujuan dan Proses Pengembangan (3 Fase): Model ini dikembangkan berdasarkan praktik berbasis bukti (evidence-based practice) dan kerangka teori yang relevan.
| Fase | Kegiatan Utama | Hasil Utama |
| Fase 1: Penemuan & Penelitian | Studi kualitatif (wawancara perawat/pasien) dan tinjauan literatur (12 artikel dari berbagai negara). | Menemukan bahwa virtual care meningkatkan intervensi; Identifikasi ekspektasi pengguna; Penggunaan teori Goal Attainment dan Technology Acceptance. |
| Fase 2: Perancangan & Prototipe | Merancang model dari literatur dan kebutuhan pengguna; Konsultasi dengan pakar. | Konsep Model: Mengumpulkan data di setiap fase (rawat inap, pemulangan, pasca-pemulangan) ke lingkungan virtual, menganalisisnya menjadi pengetahuan (knowledge) dan tindakan (actionable action) untuk perawat. |
| Fase 3: Uji Kegunaan (Utility Testing) | Uji coba dengan 21 perawat dan pasien. | Perceived Ease of Use tinggi (82.5%) bagi pasien; Akseptabilitas tinggi bagi perawat (pengurangan beban kerja dan deteksi risiko yang lebih baik). |
- Arsitektur Produk: Model Human-in-the-Loop: Model yang dikembangkan sederhana dan akrab bagi pengguna, menggunakan platform WhatsApp yang populer.
-
- Layer Pasien: Pasien berinteraksi dengan AI Agent 24 jam (berbasis Large Language Model) dan menerima pengingat obat otomatis, serta diminta mengisi Patient Reported Outcomes (seperti kualitas hidup dan asesmen risiko).
- Layer Perawat/Staf: Perawat fisik (physical nurse) dapat melihat Dashboard yang menyajikan data pasien.
- Peran AI: AI tidak berfungsi untuk mendiagnosis (no diagnosing) atau memberikan dosis obat (no dosing).
- Keselamatan Data (Safety Governance): Model dikembangkan dengan prinsip “Human-in-the-Loop”. Perawat dapat mengganti (override) interaksi AI dengan pasien dan selalu memiliki akses penuh ke data pasien.
- Kesimpulan dan Langkah Selanjutnya
-
- Kesimpulan Produk: Model Continuous Care yang terintegrasi dengan WhatsApp dan AI, dengan perawat sebagai human-in-the-loop, berhasil dikembangkan. Fungsinya mengotomatiskan pengingat obat, pemeriksaan gejala terstruktur, dan kualitas hidup.
- Fungsi Utama: Mampu mengkompres data pasien menjadi tindakan yang dapat dieksekusi (actionable exercise), sambil tetap mempertahankan inti kepedulian (caring core) dari keperawatan.
- Langkah Selanjutnya: Melanjutkan ke Uji Coba Terkontrol Acak (Randomized Control Trial – RCT) multi-pusat untuk menguji efektivitas, kepatuhan, kontrol klinis, kualitas hidup, dan efektivitas biaya model ini.
2. Mrs Rita Lopes: Pengelolaan Hasil Analisis Patologi Sensitif
Pembicara membahas tentang implementasi model baru di Musea da Salude untuk mengelola hasil analisis patologi yang sensitif, seperti diagnosis kanker. Tujuannya adalah mengatasi tantangan komunikasi hasil sensitif yang tiba-tiba tersedia secara digital kepada pasien tanpa konteks atau dukungan medis yang memadai.
Tujuan Utama
- Mengoptimalkan dan mempercepat seluruh proses pengelolaan hasil.
- Memastikan alur kerja yang terkendali dan memiliki ketertelusuran penuh (full traceability).
- Memastikan penyampaian hasil yang manusiawi (compassionate manner) dengan dukungan klinis, meminimalkan dampak psikologis, dan mengoptimalkan penanganan kasus.
Solusi dan Alur Kerja Baru: Solusi ini melibatkan pembaruan sistem dan penyesuaian operasional, berpusat pada interoperabilitas antara sistem laboratorium dan rekam medis elektronik (EMR).
- Alur Patologi: Proses dimulai dari pengumpulan sampel hingga transportasi ke laboratorium, dengan langkah penting pemeriksaan kesesuaian (conformity check).
- Klasifikasi dan Blokir Digital: Patolog mengklasifikasikan hasil sensitif langsung di sistem lab. Hasil ini terintegrasi secara otomatis ke EMR, memicu mekanisme kontrol yang mencegah rilis langsung ke aplikasi digital pasien.
- Sistem Peringatan Otomatis: Untuk hasil sensitif yang diblokir, sistem mengirimkan peringatan otomatis kepada: Dokter yang meresepkan; Sekretariat spesialis; dan Tim onkologi.
- Eskalasi: Jika validasi hasil tidak selesai dalam jangka waktu yang ditentukan, peringatan akan dieskalasikan ke direktur klinis.
Dampak dan Hasil Positif
- Peningkatan Keamanan: Tidak ada insiden komunikasi hasil sensitif yang tidak patuh kepada pasien dalam 6 bulan terakhir tahun 2024 dan awal 2025.
- Peningkatan Efisiensi: Waktu rata-rata dari pemeriksaan hingga komunikasi hasil ke pasien berkurang drastis dari 42 hari menjadi 15 hari; dan Waktu rata-rata dari pemeriksaan hingga ketersediaan hasil secara digital untuk dokter berkurang dari 8 hari menjadi 5 hari.
- Pengalaman Pasien: Penurunan keterlambatan rujukan pasien untuk konsultasi dan perawatan, terutama dalam kasus yang memerlukan eskalasi terapeutik.
Tantangan dan Langkah Selanjutnya
- Tantangan: Resistensi terhadap perubahan alur kerja yang sudah mapan, perlunya pelatihan staf, dan penyesuaian sistem IT.
- Tantangan Utama Saat Ini: Proses penjadwalan konsultasi masih perlu perbaikan. Hanya 9,6% dari hasil terintegrasi otomatis yang menghasilkan permintaan penjadwalan otomatis.
- Proyeksi ke Depan: Model ini akan diperluas ke area diagnostik lain seperti radiologi dan akan meningkatkan pemantauan kasus onkologi untuk memastikan perawatan tepat waktu.
Proyek ini menunjukkan komitmen kuat terhadap peningkatan keselamatan pasien dan humanisasi layanan kesehatan.
3. Prof. Dr Ricardo Savaris: Diagnosis Kehamilan Ektopik dengan Machine Learning
Presentasi oleh Profesor Ricardo Savares dari Federal University of Rio Grande do Sul, Brasil, membahas penggunaan Machine Learning (ML) untuk meningkatkan diagnosis kehamilan ektopik—suatu kondisi kritis yang mengancam jiwa.
Tantangan Klinis: Kehamilan ektopik terjadi pada sekitar 2% dari semua kehamilan, tetapi angka ini bisa mencapai 16% di unit gawat darurat. Diagnosis tradisional menggunakan ultrasound dan kadar 1$\beta$-hCG.2 Seringkali, kasus diklasifikasikan sebagai Kehamilan dengan Lokasi Tidak Diketahui (Pregnancy of Unknown Location– PUL), yang memerlukan tes lanjutan dan kunjungan pasien setiap dua hari.
Solusi Machine Learning: Tim menggunakan dua metode Machine Learning untuk membangun algoritma diagnosis: 1. Jaringan Saraf (Neural Networks): Model yang lebih kompleks (menggunakan Keras dan Orange 3). 2. Naive Bayes: Algoritma yang lebih sederhana.
Data dan Proses: Dataset: 2.495 pasien dari klinik mereka, menggunakan patologi sebagai standar emas (gold standard); Fitur Input: Faktor risiko, gejala pasien, temuan ultrasound, dan kadar $\beta$-hCG; Pembagian Data: 80% untuk pelatihan (training) dan 20% untuk pengujian (test), menggunakan stratified sampling.
Kinerja dan Temuan Utama: Hasil kinerja model menunjukkan akurasi yang sangat tinggi, yaitu untuk Jaringan Saraf (Keras) 99,8%; Jaringan Saraf (Orange 3) 99,1%; dan Naive Bayes 99,0%. Tidak Ada Overfitting: Model menunjukkan kinerja yang sama baiknya pada data pelatihan maupun data pengujian, mengindikasikan bahwa model tersebut berfungsi dengan baik dan dapat direproduksi.
Dampak Klinis Masa Depan: Hasil yang menjanjikan ini membuka jalan untuk:
- Mengembangkan antarmuka yang ramah pengguna dan alat pendukung keputusan (decision support) untuk diagnosis berdasarkan faktor risiko, gejala, dan hasil tes.
- Melakukan validasi prospektif dalam studi klinis dunia nyata.
- Melakukan pemantauan dan pembaruan model secara berkelanjutan.
Proyek ini menunjukkan potensi besar ML dalam memberikan diagnosis kehamilan ektopik yang cepat, akurat, dan dapat direproduksi.
4. Dr Gerald Sng: Peningkatan Kepatuhan Pedoman Klinis Menggunakan Large Language Model (LLM) untuk Peningkatan Kepatuhan Pedoman Klinis dalam Kasus Nodul Tiroid
Presentasi oleh Gerald dari Singapore General Hospital (SGH) membahas tantangan yang dihadapi dokter junior dalam menginterpretasikan dan menerapkan berbagai pedoman klinis untuk penyakit umum, pembicara menggunakan nodul tiroid sebagai studi kasus.
Masalah Klinis: Penyakit klinis sering kali memiliki banyak pedoman dari berbagai lembaga (ada tujuh pedoman untuk nodul tiroid). Disamping itu Dokter junior sering kesulitan memahami dan menerapkan pedoman ini secara konsisten, menghasilkan tingkat kepatuhan pedoman yang rendah dan variabilitas tinggi dalam praktik klinis.
Solusi yang Diusulkan: Tujuannya adalah menggunakan LLM untuk membantu klinisi junior mengakses informasi medis dan pedoman secara lebih baik.
- Pendekatan Awal (Zero-shot/One-shot): Dianggap kurang fokus, mahal, dan tidak efektif untuk masalah ini.
- Pendekatan Akhir (Task Decomposition): Solusi dibagi menjadi lima sub-tugas (mengevaluasi tes awal, faktor risiko keganasan, klasifikasi nodul, kebutuhan Fine Needle Aspiration (FNA), dan rekomendasi langkah selanjutnya). Setiap sub-tugas ditangani oleh modul LLM yang berbeda, memungkinkan pengujian yang lebih murah dan akurat untuk setiap bagian.
- Teknik Kunci (RAG): Menggunakan Retriever Augmented Generation (RAG), di mana LLM hanya diizinkan mengambil atau mereferensikan informasi dari dokumen pedoman yang telah ditentukan(berbeda dengan Long Context Prompting).
Hasil dan Perbandingan
- Kasus Uji: 60 ringkasan kasus berbasis teks. Akurasi dinilai berdasarkan kecocokan mutlak dengan rekomendasi ahli tiroid senior.
- Variabilitas Manusia: Rata-rata dokter junior (penilai manusia) menunjukkan variabilitas yang sangat tinggi dalam rekomendasi mereka.
- Konsistensi LLM: LLM menunjukkan konsistensi yang jauh lebih tinggi dibandingkan penilai manusia.
- Perbandingan RAG vs. LCP: RAG umumnya menunjukkan akurasi yang lebih baik daripada Long Context Prompting (LCP), sehingga RAG dipilih untuk pengembangan lebih lanjut.
- Penilaian Keamanan/Kualitas: Output LLM dinilai tinggi oleh para ahli dalam hal keamanan, objektivitas, dan kemudahan pemahaman. Namun, skor untuk konsensus dengan pedoman agak rendah, menunjukkan adanya masalah dalam pedoman itu sendiri (pedoman dapat saling bertentangan).
Arah Masa Depan
- Integrasi Klinis: Mengintegrasikan solusi RAG berbasis LLM ini ke dalam alur kerja klinis SGH untuk nodul tiroid.
- Perluasan Cakupan: Menerapkan pendekatan yang sama untuk kondisi klinis lain (misalnya, pengujian Prostate-Specific Antigen (PSA), penjadwalan kolonoskopi).
- Aksesibilitas Tinggi: Mengembangkan alat LLM RAG yang dapat dijalankan pada terminal lokalpengguna (misalnya, di Excel menggunakan VBA), memungkinkan klinisi dari berbagai disiplin ilmu untuk menggunakan solusi ini secara mandiri.
Sebagai penutup, pembicara menekankan bahwa proyek ini bertujuan untuk meningkatkan perawatan pasien melalui peningkatan akses dan penerapan pedoman klinis yang efisien dan konsisten.
5. Dr Maame Yaa Yiadom: Penggunaan Model Prediktif untuk Skrining Serangan Jantung Dini
Presentasi oleh pembicara dari Stanford University ini membahas pengembangan dan evaluasi model prediktif yang dirancang untuk mempercepat deteksi dini serangan jantung di Unit Gawat Darurat (UGD) sambil memastikan kesetaraan (equity) di berbagai kelompok sosiodemografi.

Dr Maame Yaa Yiadom, MPH, MSCI, dari Stanford University, salah satu klinis yang memaparkan tentang clinical quality management dengan inovasi AI
Tantangan Klinis dan Model Dasar
- Target Waktu: Pedoman internasional mengharuskan pasien dengan gejala serangan jantung menerima EKG dalam waktu 10 menit setelah kontak di UGD. Ini sulit dicapai.
- Model Dasar Awal: Tim mengembangkan model sederhana yang menggunakan usia, jenis kelamin, dan keluhan utama saat pasien tiba untuk memprediksi pasien mana yang membutuhkan EKG dini. Model dasar ini lebih baik dari skrining manusia tetapi menunjukkan variabilitas kinerja di berbagai kelompok ras, etnis, dan bahasa.
Pendekatan Pemodelan (Model Sensitif Keragaman): Tim bertujuan untuk meningkatkan kinerja model, khususnya kesetaraan, dengan memasukkan karakteristik keragaman ke dalam model.
- Model 1 (Model Dasar): Input: Usia, Jenis Kelamin, Keluhan Utama.
- Model 2 (Model Sensitif Keragaman): Input: Sama dengan Model Dasar, ditambah Ras, Etnis, Bahasa, dan interaksi identitas di antara variabel-variabel tersebut.
- Rasionalisasi: Memasukkan karakteristik keragaman diyakini dapat membantu mengidentifikasi kebutuhan yang belum terpenuhi (unmet need) dan mengatasi kesenjangan akses, alih-alih diskriminasi.
Strategi Implementasi (Augmentasi Manusia): Model tidak dirancang untuk menggantikan manusia, melainkan untuk mendukungnya (augmentasi):
- Manusia YA, Model YA: EKG dilakukan.
- Manusia YA, Model TIDAK: Keputusan manusia diprioritaskan, EKG dilakukan.
- Manusia TIDAK, Model YA: Model mengambil alih (automates an order), EKG dilakukan. (Ini adalah titik di mana model mengintervensi kekurangan deteksi manusia).
- Manusia TIDAK, Model TIDAK: EKG tidak dilakukan.
Hasil Kinerja (Sensitivitas): Data yang digunakan berasal dari 5 tahun (sekitar 500.000 catatan) data UGD dewasa. Sensitivitas (tingkat penangkapan kasus) adalah metrik utama:
| Pendekatan Skrining | Sensitivitas (Tingkat Penangkapan Kasus) |
| Manusia (Staf UGD) | 73% |
| Model Dasar (Saja) | 75% |
| Model Sensitif Keragaman (Saja) | 82% |
| Augmentasi Manusia + Model Dasar | 90% |
| Augmentasi Manusia + Model Sensitif Keragaman | 91% |
Variasi Kinerja Berdasarkan Subkelompok: Saat memecah hasil berdasarkan kelompok, ditemukan temuan penting:
- Model Dasar Memperburuk Deteksi: Meskipun Model Dasar secara keseluruhan lebih baik dari manusia, model ini memperburuk prediksi (sensitivitasnya di bawah tingkat manusia) untuk kelompok tertentu, termasuk pasien Kulit Hitam, Penduduk Asli Amerika/Kepulauan Pasifik/Hawaii, pasien Hispanik/Latin, dan pasien di bawah usia 50 tahun.
- Model Sensitif Keragaman Terbaik: Model Augmentasi Manusia + Model Sensitif Keragaman (91%) menunjukkan kinerja terbaik secara keseluruhan dan memiliki variasi kinerja paling kecil (garis paling datar) di berbagai kelompok sosiodemografi, meskipun masih ada kesenjangan residual.
Kesimpulan
- Peningkatan Kualitas dan Kesetaraan: Kualitas diagnosis dan kesetaraan meningkat secara signifikan dengan menggunakan model Augmentasi Manusia yang Sensitif Keragaman.
- Arah Masa Depan: Peningkatan lebih lanjut dapat dicapai dengan menyesuaikan tingkat risiko yang digunakan untuk memicu tes, dengan mempertimbangkan identitas interseksional (kombinasi dari semua karakteristik keragaman) untuk mencapai kinerja dan kesetaraan yang ideal, sekaligus mengurangi pengujian berlebihan (over-testing).
Pembaca yang ingin lebih membaca mendalam mengenai studi dari pembicara ini bisa membacanya di https://yiadom-hsrdcc.com
Closing Ceremony
Pada sesi penutupan ini Dr. Henry Gallardo, Presiden Terpilih IHF, dan Robert Mardini, Direktur Jenderal Rumah Sakit Universitas Jenewa (HUG), akan secara resmi menutup Kongres Rumah Sakit Dunia IHF ke-48.
Sesi ini adalah acara upacara penutupan kongres empat hari yang diadakan di Jenewa. Pembicara pertama, Profesor Clara Koss-Heifler (Direktur Medis di Triva University Hospitals), menyatakan rasa terima kasih atas cuaca cerah yang tidak biasa di bulan November dan menekankan bahwa hari-hari kongres dipenuhi dengan diskusi yang menginspirasi dan koneksi yang bermakna. Acara penutupan ini didedikasikan untuk merayakan ide-ide dan praktik baik yang telah dipelajari. Beberapa isi sesi penutupan adalah:
- Pemberian Penghargaan dan Pengakuan:
-
- Ucapan Terima Kasih: Disampaikan kepada semua sponsor (Emas: Intuitive, Earth Emission International; Perak: Sunos Health, Wings; Lainnya: Helios, Deloitte, Plastic Heart Electron), mitra, dan peserta pameran atas komitmen mereka terhadap kesehatan global.
- Pengumuman Pemenang Poster Terbaik: Profesor Manuela Eicher, Ketua Bersama Komite Ilmiah, mengumumkan enam pemenang Best Poster Award yang telah dipresentasikan sebelumnya.
- People’s Choice Award (Poster Favorit): Pemenang yang dipilih oleh peserta melalui aplikasi kongres diumumkan berdasarkan kategori (track), dengan banyak pemenang berasal dari rumah sakit di Arab Saudi (sebagai catatan penulis: terdapat “tim marketing” dari Arab Saudi yang berkeliling saat istirahat dan mendatangi satu persatu peserta dan meminta untuk memberi suara kepada poster-poster yang berasal dari Arab Saudi) dan satu dari Aljajair
- Leadership Imperatives: Al-Aqlai General Hospital, Arab Saudi.
- Living on Walls and Housing, Quality and Safety: Khoi Ya General Hospital, Arab Saudi.
- Digital Transformation and AI in Care and Hospital Operations: Ministry of Health, Arab Saudi.
- Human-Technical Experience: Public Hospital Center of Chargé-Mélénée-Lahaye-Gavroux, Aljajair
- People’s Favorite Innovation Award (Hub Inovasi): Lana Johnson (Dekan Program IHF) mengumumkan bahwa Daniela Gatos sebagai pemenang.
- Transisi Kepemimpinan IHF:
-
- Sambutan Perpisahan Dr. Muna Abdulla Tahlak: Presiden International Hospital Federation (IHF) saat itu, Dr. Muna Tahlak, memberikan pidato perpisahan, berterima kasih kepada tuan rumah (Geneva University Hospital, FAJ, AID+), panitia, staf, dan keluarganya. Ia merasa terhormat menjadi wanita Arab pertama yang menjabat peran tersebut.

Sambutan Perpisahan Dr. Muna Abdulla Tahlak
-
- Pengenalan Presiden Baru: Dr. Tahlak secara resmi menyerahkan jabatannya kepada Presiden IHF yang baru, Dr. Henry Gallardo, dari Kolombia (mewakili Asosiasi Rumah Sakit Kolombia).

Presiden IHF yang baru, Dr. Henry Gallardo, dari Kolombia
- Visi Presiden IHF yang Baru
-
- Dr. Henry Gallardo (CEO Fundación Santa FQe Odar, Kolombia) menyampaikan penghormatan kepada Dr. Muna Tahlak.
- Fokus Presiden: Ia akan berfokus pada implementasi strategi IHF 2016-2019, yang berpusat pada empat pilar, dengan penekanan khusus pada keberlanjutan (sustainability) dan pelayanan berketahanan karbon rendah (low-carbon and resident care), serta mendukung staf yang merawat pasien.
- Penutup: Kongres berikutnya (Edisi ke-49 World Council Headquarters) akan diadakan di Seoul pada tahun 2026.

Serah Terima Tuan Rumah dari Hospital University Geneva ke Asosiasi RS Korea
Siap-siap, sampai ketemu di Korea

