Doctorslounge.com — Primary care physicians (PCPs) are increasingly called upon to manage circulatory and circulatory-related diseases among their patients, according to an article published April 10 in Medical Economics.
Menkes Australia: Orang Kaya Harusnya tidak Gratis ke Dokter
 Radioaustral.net – Menteri Kesehatan Australia Peter Dutton menambah spekulasi bahwa pemerintah siap untuk memperkenalkan biaya berobat baru untuk kunjungan dokter umum dengan menyebut kelompok yang memiliki pendapatan tinggi seharusnya tidak berkunjung ke dokter secara gratis.
Radioaustral.net – Menteri Kesehatan Australia Peter Dutton menambah spekulasi bahwa pemerintah siap untuk memperkenalkan biaya berobat baru untuk kunjungan dokter umum dengan menyebut kelompok yang memiliki pendapatan tinggi seharusnya tidak berkunjung ke dokter secara gratis.
Universal health coverage is key for sustainable development
 paho.org – Experts on health and development meeting at the Pan American Health Organization/World Health Organization (PAHO/WHO) this week said that universal health coverage should be the central health-related goal of the global health agenda post-2015, and that greater social inclusion in general will be essential to advance human well-being in the Americas and worldwide.
paho.org – Experts on health and development meeting at the Pan American Health Organization/World Health Organization (PAHO/WHO) this week said that universal health coverage should be the central health-related goal of the global health agenda post-2015, and that greater social inclusion in general will be essential to advance human well-being in the Americas and worldwide.
Apoteker Merasa Dianaktirikan Dalam Program JKN
Jakarta, HanTer – Dewan Penasehat Ikatan Apoteker Indonesia (IAI) meminta agar apoteker dilibatkan secara optimal dalam program Jaminan Kesehatan Nasional (JKN) untuk mendukung penggunaan obat-obat yang berkualitas dan rasional.
Menteri Kesehatan Revisi 39 Tarif JKN
 Jakarta (INILAHCOM)– Kementerian Kesehatan (Kemenkes) melakukan revisi sebanyak 39 jenis item terkait pembiayaan di rumah sakit yang bekerjasama dengan Badan Penyelenggara Jaminan Sosial (BPJS) dalam pelaksanaan Jaminan Kesehatan Nasional (JKN).
Jakarta (INILAHCOM)– Kementerian Kesehatan (Kemenkes) melakukan revisi sebanyak 39 jenis item terkait pembiayaan di rumah sakit yang bekerjasama dengan Badan Penyelenggara Jaminan Sosial (BPJS) dalam pelaksanaan Jaminan Kesehatan Nasional (JKN).
Melejitkan Mutu Pelayanan Kesehatan di Indonesia dengan Penetapan Standar Tertinggi
Minggu lalu, pelaksanaan Sistem Jaminan Kesehatan Nasional (SJSN) telah memasuki 100 hari dan mutu pelayanan kesehatan menjadi sorotan berbagai pihak. Kendali mutu pelayanan dirasakan harus diperbaiki agar masyarakat mendapat pelayanan yang prima. Masalah yang masih menjadi kendala adalah sebaran peserta terdaftar di fasilitas pelayanan kesehatan primer belum merata. Masih ada puskesmas atau klinik yang pesertanya banyak, sementara tenaga dokternya hanya satu. Ada pula puskesmas yang pesertanya sangat sedikit. Hal ini akan sangat mempengaruhi mutu layanan yang diterima peserta (Kompas.com)
Escape Velocity menjadi salah satu pendekatan yang digunakan oleh Institute for Healthcare Improvement (IHI) untuk mencapai 10x lipat peningkatan mutu melalui penetapan standar tertinggi dan bertekad bulat untuk mencapainya. Salah satunya yang dilakukan IHI yaitu mendorong bergesernya anggaran kesehatan ke pelayanan kesehatan primer sebesar 20% pada tahun 2020.
Apabila di Indonesia ingin mencapai 10x lipat peningkatan mutu maka perlu ditetapkan lompatan mutu pelayanan kesehatan yang diinginkan dan standar tertinggi yang ingin dicapai misalnya membuat seluruh masyarakat di Indonesia terjamin aksesnya di pelayanan kesehatan primer, sekunder dan tersier. Untuk mengetahui masyarakat di Indonesia telah terjamin aksesnya, pasien perlu dilibatkan salah satunya melalui survey kepuasan pasien.
Survey kepuasan pasien menjadi salah satu cara pengukuran kinerja dari suatu layanan kesehatan sehingga peningkatan mutu bisa tercapai. Dengan peningkatan mutu otomatis akan menurunkan biaya (yang tidak perlu).
{module [152]}
Perubahan Mental Model Upaya Peningkatan Mutu: Dari Tahun 1980an ke Tahun 2020an
Maureen Bisognano, President and CEO Institute for Healthcare Improvement dari USA mengingatkan bahwa para pemimpin dalam bidang pelayanan kesehatan seharusnya telah menggunakan cara berpikir yang berbeda dari cara berpikir tahun 1980an, dia menjelaskan perubahan cara berpikir yang terkait dengan kepuasan pasien, keterlibatan klinisi, pengendalian biaya dan pengukuran kinerja.

Pada tahun 1980an, isu kepemimpinan di dalam pelayanan kesehatan tentang kepuasan pasien terkait dengan upaya peningkatan fasilitas dan tehnologi, kemudian bergeser ke peningkatan customer service pada tahun 1990an dan lalu tahun 200an ke peningkatan pengalaman pasien (patient experience). Sedangkan pada saat ini (tahun 2010an) mengarah ke keterlibatan pasien dan keluarga dalam pelayanan kesehatan.
Mencermati hal tersebut mau tidak mau memang diakui bahwa di Indonesia perkembangan isu kepuasan pasien masih terjadi di ke 4 area tersebut. Sebagian RS banyak yang masih dalam “era tahun 1980an” (dan memang mungkin masih memerlukan tahap tersebut), hal ini terlihat dari RS yang baru mengandalkan upaya peningkatan kepuasan pasien dengan menambah fasilitas dan juga tehnologi, misalnya memberikan fasilitas kamar super mewah bagi kelas VIP, menyediakan layanan pendaftaran melalui website ataupun telefon dan sebagainya termasuk mengadakan survey kepuasan pasien melalui kuesioner.
Sangat sedikit RS yang telah berupaya meningkatkan pengalaman pasien saat mendapatkan layanan kesehatan, hal ini tercermin dari sedikitnya RS yang menggali pengalaman pasien sesaat akan pulang atau sesaat setelah mendapatkan layanan. RS sering menganggap pelayanan yang diberikan telah berjalan dengan baik karena menggunakan sudut pandang manajemen/klinisi RS bukan sudut pandang pasien.
Melibatkan pasien dalam pelayanan kesehatan bahkan lebih jarang lagi dilakukan oleh RS di Indonesia. Pengelola RS dan klinisi sering berpendapat bahwa pasien dan keluarga sulit memahami dan terlibat aktif dalam pelayanan kesehatan, sehingga nuansa “paternalistik” masih cukup kental terasa. RS Indonesia yang bercita-cita menjadi world class hospital (bukan hanya sekedar terakreditasi internasional) perlu benar-benar berupaya memberdayakan pasien/keluarga serta melibatkan mereka dalam pelayanan kesehatan.
Perubahan mental model kedua dalam peningkatan mutu terkait dengan keterlibatan klinisi. Kalau dulu tahun 1980an klinisi sering hanya dianggap sebagai pelanggan (bahkan sering dikatakan bahwa pelanggan ekternal RS ada 2, yaitu pasien dan dokter) kemudian bergeser menjadi klinisi sebagai partner bekerja (sehingga ada MOU antara RS dengan dokter) lalu bergeser lagi pada tahun 2000an kearah upaya meningkatkan engagement para klinisi (ini antara lain dengan melibatkan klinisi dalam penyusunan rencana stratejik RS hingga pengaturan remunerasi para dokter). Pada era 2010an maka isu tersebut bergeser kearah kepemimpinan klinisi.
Clinical leadership meski sudah sering diungkapkan dalam pertemuan/seminar RS di Indonesia, namun semuanya masih dalam tataran konsep, sangat jarang berbagai hal tehnis clinical leadership yang dibahas di pertemuan-pertemuan tersebut telah diterapkan, misalnya penyusunan rencana stratejik RS (termasuk rencana stratejik peningkatan mutu) lebih sering diarahkan oleh manajemen RS (bahkan sering hanya diarahkan oleh isu/aspek keuangan) tidak diarahkan dari visi para klinisi tentang perkembangan dunia kedokteran/keperawatan.
Menjamurnya RS dengan pusat-pusat keunggulan di RS baik RS khusus maupun RS umum ternyata hanya sebatas jargon, tidak benar-benar diarahkan menjadi pusat unggulan. Hal ini sedikit banyak karena hanya mendapatkan arahan dari sisi manajemen RS tidak dari para klinisi. Kadang hal ini sudah disadari oleh manajemen RS namun ternyata untuk mendapatkan perhatian dan keterlibatan klinisi sebagai leader yang juga menentukan arah perkembangan RS juga sulit (sering dengan dalih tidak punya waktu).
Perubahan mental model ketiga terkait dengan upaya pengandalian biaya, sering dikatakan bahwa meningkatkan mutu otomatis akan menurunkan biaya (yang tidak perlu), pada era tahun 1980an upaya pengendalian biaya dilakukan dengan mengelola sumber daya yang dimiliki (SDM, sarana-prasarana, keuangan dsb), kemudian tahun 1990an bergeser ke pengelolaan Length of Stay lalu bergeser lagi menjadi pengelolaan waste (misalnya dengan menerapkan green hospital ataupun lean hospital), pada tahun 2010an isu pengelolaan biaya bergeser kearah redesain pelayanan (redesign care).
Berbagai RS yang telah mempersiapkan akreditasi JCI ataupun KARS versi 2012 tentu telah mengenal cara melakukan redesign pelayanan dengan melakukan Failure Mode and Effect Analysis (FMEA), ini dilakukan untuk meningkatkan keselamatan pasien, namun sebenarnya pada era tahun 2010an seharusnya RS sudah mampu melakukan redesign untuk mengendalikan biaya.
Pelaksanaan Jaminan Kesehatan Nasional (JKN) per tanggal 1 Januari 2014 lalu ternyata tidak disikapi oleh RS dengan merubah/meredesign pelayanannya, pelayanan yang diberikan secara umum masih sama (bahkan sering dikatakakan hanya berganti nama dari pelayanan untuk peserta Askes atau Jamkesmas menjadi untuk peserta BPJS). Padahal seharusnya berlakunya JKN harus membuat RS melakukan perubahan fundamental dalam pelayanan kesehatanya, misalnya memberlakukan sistem remunerasi dokter berdasarkan kinerja (pay per performance) tidak lagi berdasarkan fee for service, mengembangkan manual rujukan antara RS dengan PPK I yang ada diareanya, membuat sistem reminder bagi pasien dan juga klinisi agar tetap dapat mematuhi standar pelayanan klinisi yang telah ditetapkan dan sebagainya.
Perubahan mental model terakhir menurut Bisognano adalah terkait dengan pengukuran kinerja, kalau dulu pada tahun 1980an kinerja hanya diukur sebatas kepatuhan terhadap standar akreditasi (sayangnya di Indonesia masih pada era ini), maka pada tahun 1990an sudah bergeser kepada pelaporan kinerja RS bagi publik termasuk pengukuran kepatuhan terhadap berbagai regulasi, lalu pada tahun 200an bergeser ke penggunaan data sebagai upaya peningkatan mutu (ini sudah dimulai di Indonesia dengan sistem akreditasi yang baru), serta pada tahun 2010an dengan mengkaitkan antara besarnya pembayaran dengan mutu yang dicapai.
Indonesia masih tertinggal jauh untuk isu pengukuran kinerja, seperti disebutkan diatas, kita masih seperti pada era tahun 1980an dimana kinerja RS seperti hanya dinilai dari memenuhi atau tidak standar akreditasi. Meski ada regulasi terkait dengan Sistem Akuntabilitas Kinerja Instansi Pemerintah dan juga ada Standar Pelayanan Minimal (SPM) Rumah Sakit namun laporan-laporan tersebut tidak dapat diakses oleh masyarakat, bahkan dewan pengawas RS sebagai wakil dari pemilik RS sering kesulitan membaca laporan tahunan RS karena minimnya telaah dari berbagai data yang disajikan. Mengkaitkan antara besarnya pembayaran dengan mutu yang dicapai juga sama sekali belum dilakukan, sebagai contoh tarif INA-CBGs ditentukan berdasarkan regional dan kelas RS yang tidak mencerminkan mutu RS, sehingga RS yang bermutu belum tentu mendapatkan tarif yang lebih tinggi dari pada RS yang tidak bermutu.
Meskipun berbagai contoh yang diungkapkan diatas lebih banyak diambil dari RS namun sebenarnya semua hal tersebut diatas juga berlaku untuk sarana pelayanan kesehatan lain, seperti Puskesmas, praktek dokter mandiri, rumah-bersalin, apotik, laboratorium dan sebagainya.
Berbagai perkembangan mental model tersebut direkam oleh Bisognano selama menjalani kariernya sebagai pengelola RS dan juga saat ini sebagai konsultan RS, meski diambil dari pengalaman negara maju namun setidaknya bagi RS Indonesia yang ingin benar-benar menjadi world class hospital berbagai perkembangan tersebut perlu dicermati, perlu dilakukan lompatan jauh kedepan (quantum leap) bagi RS yang ingin mengejar ketertinggalannya dari era 1980an menjadi ke era 2010an. Selamat ber-quantum leap.
(Hanevi Djasri, Paris 9 April 2014)
{module [150]}
Escape Velocity: Batas Kecepatan Minimal untuk Keluar dari Orbit Mutu Biasa-Biasa Saja
Maureen Bisognano, President and CEO Institute for Healthcare Improvement dari USA menggunakan istilah “Escape Velocity” untuk menggambarkan upaya yang diperlukan agar tingkat mutu pelayanan kesehatan dapat melejit tinggi tidak hanya sekedar naik secara bertahap. Istilah tersebut diambil dari penerbangan roket di luar angksa, yaitu batas kecepatan yang dibutuhkan sebuah roket untuk dapat keluar dari orbitnya.
Dalam mutu pelayanan kesehatan, pendekatan tersebut digunakan untuk mencari upaya yang dapat membuat tingkat mutu melejit keluar orbit yang biasa-biasa saja menjadi excelent, sebuah peningkatan mutu yang bukan sekedar naik 10% namun peningkatan mutu yang bisa mencapai 10 x lipat.
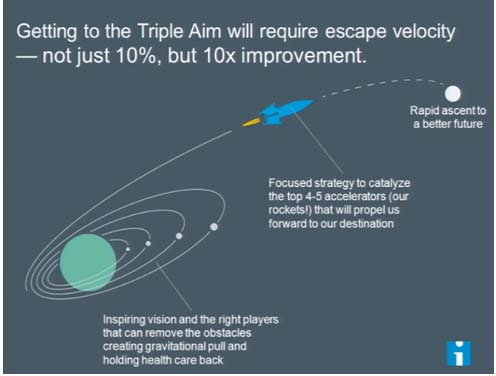
Bagaimana cara mendapatkan escape velocity? Berikut usulan dari Bisognano:
Upaya luar biasa untuk melejitkan mutu pelayanan kesehatan memerlukan ide-ide baru, inspirasi dan kerjasama kolektif dari semua komponen dalam sistem pelayanan kesehatan. Kita harus sama-sama berani menatap langit (maksudnya berani menetapkan standar tertinggi dan bertekad bulat mencapainya).
Keberanian dan kebulatan tekad tersebut akan mempercepat perubahan, mendorong kerjasama antar masyarakat untuk membuat sesuatu yang mustahil menjadi mungkin. Hal ini diperlukan karena banyak hal yang membuat kita tetap pada “orbit” yang sama, seperti permainan atau kebuntuan politis, keterbatasan pemikiran, tarik menarik antara peningkatan volume dengan value, dan berbagai tantangan kompleks lainnya.
Contoh keberanian dan kebulatan tekad dari IHI adalah untuk: 1) Menciptakan suatu kontrak sosial tentang kesehatan yang dapat menjadi pedoman pengambil keputusan dalam setiap sektor dalam masyarakat. 2) Mendorong bergesernya anggaran kesehatan ke pelayanan kesehatan primer/masyarakat sebesar 20% pada tahun 2020. 3) Membuat 100 juta penduduk miskin dan tidak berdaya dapat kembali sehat dan sejahtera. 4) Menciptakan 10.000 komunitas yang dapat meng-eliminasi masalah kesehatan yang dapat dicegah (preventable health).
Dalam konteks di Indonesia jika kita ingin melejitkan mutu pelayanan kesehatan, maka terlebih dahulu perlu ditetapkan lompatan mutu pelayanan kesehatan seperti apa yang diinginkan dan standar setinggi apa yang dicapai. Menggunakan berbagai dimensi mutu, maka standar mutu tersebut dapat ditetapkan seperti: Membuat seluruh masyarakat di Indonesia terjamin akses kepada pelayanan kesehatan primer, sekunder dan tersier; Menyediakan pelayanan world class untuk 10 penyakit terbanyak (dibuktikan dengan tercapainya indikator klinis baik proses maupun outcome); Menurunkan angka kejadian yang tidak diharapkan; Membuat keseimbangan antara biaya kuratif dengan biaya perventif dan promotif; dan sebagainya.
Setelah itu perlu ditetapkan 4-5 strategi yang dapat mencapai tujuan yang telah ditetapkan, menyebarluaskan visi tentang lompatan mutu tersebut, lalu menghimpun para “pemain” yang tepat yang dapat mengatasi masalah.
Pertanyaan utama bila ini akan diterapkan di Indonesia adalah: Siapa yang akan memulai? Dan mungkin yang terpenting adalah siapa yang akan menjadi follower awal?
Pertanyaan tersebut penting karena sering sekali berbagai inovasi untuk melejitkan mutu pelayanan kesehatan telah dimulai namun sayangnya tidak dilanjutkan oleh barisan follower, misalnya program Sister Hospital yang bertujuan untuk melejitkan mutu pelayanan obstetri dan neonatal emergency komprehensif (PONEK) telah dimulai oleh FK-UGM dan telah diikuti (dalam bentuk kerjasama) oleh berbagai sentra pendidikan kedokteran lain, namun saat ini belum menjadi gerakan masal dimana sentra pendidikan kedokteran ataupun RS besar dapat melakukan kegiatan ini secara mandiri.
Contoh lain adalah penyusunan manual rujukan KIA yang telah dimulai di Provinsi NTT dan DIY yang bertujuan untuk menata agar rujukan ibu dan bayi dapat terselenggara dengan mulus dan dapat memberikan dampak penurunan kematian ibu dan bayi karena keterlambatan atau ketidaktepatan merujuk.
(Hanevi Djasri, Paris 9 April 2014)
{module [150]}
100 Hari JKN, Begini Cerita Nasib RS Swasta
 Okezone.com – Program Jaminan Kesehatan Nasional (JKN) sudah memasuki seratus hari melalui Badan Penyelenggara Jaminan Sosial (BPJS). Namun, pelaksanaan BPJS masih saja menemui banyak kendala, khususnya bagi rumah sakit swasta.
Okezone.com – Program Jaminan Kesehatan Nasional (JKN) sudah memasuki seratus hari melalui Badan Penyelenggara Jaminan Sosial (BPJS). Namun, pelaksanaan BPJS masih saja menemui banyak kendala, khususnya bagi rumah sakit swasta. Ini Mengapa JKN Semestinya Melibatkan Apoteker
 INILAHCOM, Jakarta – Sistem Jaminan Kesehatan Nasional (JKN) telah menyediakan obat berkualitas, dengan harus ada pengawasan demi pelayanan berkualitas. Untuk itu, seharusnya JKN melibatkan apoteker. Mengapa? Ini alasannya.
INILAHCOM, Jakarta – Sistem Jaminan Kesehatan Nasional (JKN) telah menyediakan obat berkualitas, dengan harus ada pengawasan demi pelayanan berkualitas. Untuk itu, seharusnya JKN melibatkan apoteker. Mengapa? Ini alasannya.
