Pelayanan Kesehatan Berdasarkan Value Pasien: Menggabungkan Indikator Outcome dengan Indikator Biaya
John Moxham dan James Mountford, keduanya dari Inggris, mengatakan pada konfrensi internasional BMJ baru lalu bahwa pada saat ini pelayanan kesehatan dituntut tidak saja dapat memberikan pelayanan yang efektif, aman dan efisien, namun juga pelayanan kesehatan yang sesuai dengan nilai-nilai yang diharapkan oleh pasien.
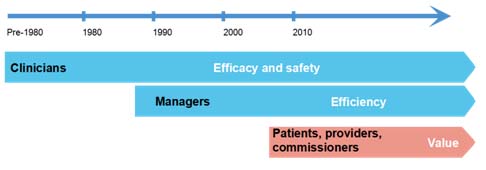
Value dalam pelayanan kesehatan didefinisikan sebagai outcome pelayanan kesehatan (baik outcome klinis dan kepuasan pasien) dibagi dengan biaya untuk menyedikan pelayanan tersebut.

Pada saat ini sarana pelayanan kesehatan tidak memiliki data yang memadai terkait dengan outcome dan biaya pelayanan yang diberikan. Disisi lain juga tidak ada dorongan dari sistem pembiayaan kesehatan untuk mendorong sarana pelayanan kesehatan meningkatkan nilai yang didapatkan oleh pasien.
Seperti banyak dilakukan oleh RS kita dalam menghadapi JKN, maka pengendalian biaya yang sering dilakukan adalah dalam bentuk penghematan biaya, namun perlu dipahami bahwa menurut rumus diatas pengehematan biaya hanyalah merupakan sebagian dari upaya meningkatkan value.
Pemotongan biaya (cost-cutting) selain sulit dilakukan juga sering justru menurunkan value. Kegiatan cost-cutting juga sering bertolak belakang dengan kegiatan untuk melakukan inovasi dan meningkatkan outcome dan value.
Disisi lain meningkatkan outcome sering sekaligus menurunkan biaya, misalnya memberikan pelayanan yang tepat sejak awal atau melakukan upaya deteksi dini sehingga tatalaksana yang baik sering sekali lebih murah dari pada tatalaksana yang tidak tepat.
Hal tersebut seperti yang dikatakan oleh Prof. Michael Potter dari Havard: "The most powerful way to drive costs down is to improve outcomes (early and correct diagnosis and treatment, fewer complications, faster and sustained recovery)"
Bagaimana menggabungkan indikator mutu dengan indikator biaya?
Cleveland Clinic di USA memberikan contoh bagaimana mereka menggabungkan kedua indikator tersebut untuk menggasilkan indikator value. Pertama mereka menetapkan dahulu indikator outcome berdasarkan apa yang mereka anggap penting bagi pasien. Penetapan indikator outcome tersebut mereka gali dari review literatur, diskusi kelompok terarah dan survey yang melibatkan pasien sebelum masuk kedalam pembahasan oleh sekelompok klinisi untuk menghasilkan indikator outcome. Secara umum indikator outcome yang mereka gunakan terdiri dari: survival, recovery, time to recovery, sustainability of recovery dan long-term consequences of therapy.
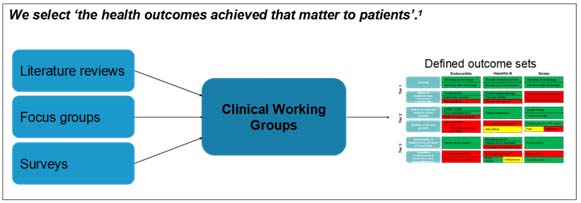
Untuk penyusunan indikator biaya lebih sulit karena secara tradisional data biaya yang ada di RS umumnya terkait dengan biaya pelayanan yang hanya digunakan/diperlukan oleh manajer RS dan sering klinisi tidak merasa memiliki atau mempercayai data biaya tersebut. Atas dasar ini maka Claveland Clinic berusaha untuk membahas indikator biaya ini bersama klinisi dengan menggunakan pengertian bahwa biaya adalah seluruh biaya yang dikeluarkan untuk seluruh 'cycle of care' dan berdasarkan pada 'particular medical condition'.
Berdasarkan pendekatan tersebut maka didapatkan bahwa klinisi kemudian dapat mempercayai data biaya, memandang bahwa data biaya terkait dengan aspek klinis serta mereka dapat mengidentifikasi upaya efiensi biaya dari sisi pelayanan klinis.
Langkah terakhir adalah menggabungkan antara indikator outcome dengan indikator biaya untuk menghasilkan indikator value
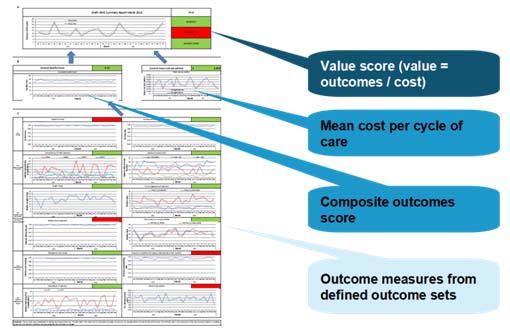
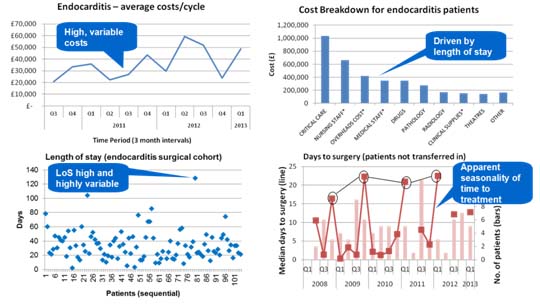
Contoh yang mereka tunjukan adalah value yang didapat dari indikator outcome dan biaya dari penatalaksanaan endokarditis yang membandingkan antara biaya rata-rata penatalaksanaan endokarditis dengan LOS, serta antara breakdown biaya penatalaksanaan endokarditis dengan waktu tunggu operasi, sebagai berikut:
Mudah-mudahan ada RS di Indonesia yang dapat memulai mengukur value pelayanan kesehatan yang mereka berikan seperti di Cleveland Clinic ini.
Dilaporkan oleh: Hanevi Djasri dari BMJ International Forum for Quality and Safety, Paris.
