Dalam gambar rantai nilai (value chain) yang sering digunakan dalam kuliah-kuliah Prof. Laksono, value merupakan hasil akhir yang diupayakan dapat dirasakan oleh pasien, sebuah nilai yang didapat oleh pasien/keluarga/masyarakat dari rangkaian pelayanan klinis (baik dari pra pelayanan, proses pelayanan hingga pasca pelayanan) sebuah pelayanan klinis yang didukung oleh pelayanan dari SDM, keuangan, IT, struktur organisasi dan budaya organisasi. Forum ini juga dibahas berbagai upaya yang perlu dilakukan untuk menghasilkan value yang berharga bagi pasien.

Salah satu keynote yang mungkin banyak ditunggu-tunggu oleh peserta forum adalah sesi dari Donald M. Berwick, President Emeritus and Senior Fellow, Institute for Healthcare Improvement (IHI). Berwick mengingatkan bahwa value terpenting tentang kesehatan bagi masyarakat seperti yang dirumuskan oleh WHO adalah: lengkapnya status fisik, jiwa dan kesejahteraan sosial, bukan hanya terbebas dari penyakit.
Melalui value tersebut Berwick mendorong agar insan kesehatan dapat: mempertimbangkan kembali konsep sehat yang digunakan, mempertimbangkan kembali bentuk dan fungsi dari peran masing-masing dalam sistem kesehatan, menggunakan berbagai “healing tools” yang ada diluar dari batas sistem kesehatan (maksudnya tidak hanya dengan pendekatan kesehatan), menggunakan pola pikir untuk membangun kesejahteraan, memperdalam iman (agama) dan menggunakannya untuk membangun hubungan antar personal serta bersikap baik hati sebagai bentuk penyembuhan sekaligus mencerminkan kondisi kesehatan yang prima (catatan: penulis merasa bahwa ini adalah sesi Berwick yang mungkin paling bersifat petuah/wisdom, mungkin dipengaruhi dengan status emeritusnya).
Berbagai sesi lain juga mengambil fokus untuk meningkatkan value bagi pasien/masyarakat.
1. Memanfaatkan Era Digital
Stefan Biesdorf, Principal, McKinsey & Company, Inc., Germany membawakan keynote mengenai memanfaatkan era digital untuk meningkatkan mutu pelayanan kesehatan. Biesdrof menyampaikan bahwa pasien/masyarakat saat ini sudah mengharapkan agar pelayanan kesehatan dalam era digital dapat memberikan nilai lebih, antara lain dalam bentuk kemudahan mengakses informasi, membuat perjanjian rawat jalan, membaca hasil lab dan membaca manfaat obat.
Pada saat ini Biesdorf sudah mengidentifikasi berbagai website yang menyediakan pelayanan tersebut. Biesdorf juga menyampaikan trend pengelolaan data kesehatan yang akan lebih banyak dikelola oleh pasien (baik data kesehatan dari pengukuran mandiri, data dari sarana kesehatan dan data dari jaminan kesehatan). Pengelolaan data tersebut juga akan lebih bersifat mobile seiring dengan perkembangan tehnologi gadget mobile yang semakin canggih (catatan: pengumpulan data mandiri saat ini juga semakin canggih, sudah tersedia Proteus, sebuah digital pil yang dapat ditelan dan memberikan informasi kesehatan, lalu juga monitor jantung yang terkoneksi langsung dengan gadget. Kedua tehnologi ini sudah disetuji oleh FDA).
Keynote berikutnya merupakan implementasi dari konsep yang diajukan oleh Bisdorf. Sesi dengan judul Opening the Black Box: Inviting Patients into the Medical Record dibawakan oleh Tom Delbanco, MD, MACP, Professor of General Medicine and Primary Care, Harvard Medical School Division of General Medicine and Primary Care, Beth Israel Deaconess Medical Center, USA. Delbanco menyampaikan mengenai penggunaan OpenNote sebuah program IT yang digunakan untuk menyimpan data rekam medik pasien yang dikendalikan sepenuhnya oleh pasien (bukan oleh dokter atau sarana kesehatan).
Konsep OpenNote memastikan pasien dapat mengakses seluruh catatan yang dibuat oleh dokter, perawat dan klinisi lain (catatan: informasi lebih lanjut dapat dilihat di http://www.myopennotes.org ). Meski saat ini banyak klinisi dan pengelola sarana kesehatan tidak setuju dengan konsep tersebut (berdalih dengan konsep kerahasiaan data pasien), namun Delbanco mengingatkan bahwa konsep ini sudah dilirik oleh berbagai pemain didunia digital (seperti google, amazon dan microsoft) dan mereka memiliki kemampuan untuk merubah “permainan” dimana nantinya RS dan para dokter nantinya akan “terpaksa” mengikuti aturan baru.
Atas dasar itu Delbanco menganjurkan agar regulatorlah yang harus membuat inisiasi untuk konsep ini (catatan: Penulis berharap agar konsep ini dapat dibahas oleh tim dari BPJS, apakah dapat dikembangkan di Indonesia, sehingga pasien dan BPJS dapat memiliki catatan kesehatan yang baik sehingga juga dapat melakukan evaluasi mutu dan biaya dengan baik).

2. Mengembangkan Value-Based Payment
Pada sesi ini penulis merasa bahwa antara Indonesia dan USA tidak terlalu berbeda jauh, bila dikaitkan dengan perjuangan untuk mengembangkan sistem kesehatan, termasuk sistem pembiayaan kesehatan yang mendorong mutu dan sekaligus efisiensi biaya (catatan: tema ini bahkan cukup mendominasi karena banyaknya pembicara dari USA). Sesi ini membahas mengenai pelaksanaan dan evaluasi konsep bundled payment yang akan merubah konsep pembayaran fee-for-service menjadi value-based payment model.
Sesi ini disampaikan oleh Carolyn Simpkins, MD, PhD, Clinical Director, North America, BMJ dan Joanne M. Conroy, M.D, Chief Health Care Officer, Association of American Medical Colleges (AAMC), USA. Mereka menyampaikan bahwa di USA dengan adanya Obamacare menuntut perubahan pengelolaan Medicare dan Madicaid, perubahan yang menuntut adanya uji coba model pembiayaan dan pelayanan yang baru (catatan: penting dicatat bahwa bahkan di USA perubahan model pembiayaan dilakukan uji coba dahulu sebelum diterapkan. Mereka melakukan uji coba di 10 RS pendidikan yang mengajukan diri secara sukarela untuk menerapkan BPCI/Bundled Payment for Clinical Improvement).
Penerapan BPCI ini merupakan bagian dari ACA untuk membuat pelayanan kesehatan lebih baik, efisien dan akuntabel. Upaya lain adalah dengan membangun National Quality Strategi, membangun Health Information Technology dan membangun Patient Centered Outcome Research Institute (catatan: menurut penulis ketiga hal ini juga perlu dikembangkan di Indonesia, terutama National Quality Strategi. di USA dana untuk membangun ketiga hal ini berasal dari pengurangan biaya di Medicare-Medicaid serta dengan menigkatkan pajak terutama untuk keluarga kaya raya).
Pada saat ini BPCI ditargetkan untuk 48 kondisi penyakit yang secara total menghabiskan biaya kesehatan hingga 70% (catatan: ini berarti mereka menggunakan rumus Pareto) sebagai catatan tambahan di USA 10% populasi yang berisiko tinggi menghabiskan 52% biaya, 30% populasi dengan peningkatan risiko menghabiskan 39% sedangkan 60% yang berisiko biaya hanya menghabiskan 9% pembiayaan.
Mereka menyimpulkan bahwa reformasi sistem kesehatan di USA belum selesai, masih membutuhkan banyak regulasi pemerintah, market forces dan berbagai uji-coba untuk membuat sistem kesehatan mereka lebih baik dan efisien (catatan: kalau di USA saja masih belum selesai apalagi di Indonesia, penulis berharap bahwa pengelola JKN dapat mengagendakan hal serupa)
3. Meningkatkan Mutu dan Mengurangi Biaya
Sesi ini dibuka dengan mengutip tulisan Michael Porter dari Havard University yang mengatakan bahwa “jalan terbaik untuk mengurangi biaya adalah dengan meningkatkan mutu”. Dibawakan oleh James Mountford, Director of Clinical Quality, UCL Partners dan John Moxham, Director of Clinical Strategy, King’s Health Partners, Academic Health Sciences Centre, keduanya dari England. Sesi mereka berjudul Leading on value for patient benefit – simultaneously improving quality and cost across systems.
Monntford menjelaskan bahwa mereka meningkatkan mutu dan sekaligus mengurangi biaya (dengan studi kasus endokarditis, hepatitis B dan stroke) dengan terlebih dahulu menyusun indikator outcome klinis (catatan: meski saat ini di Indonesia sudah ada standar pelayanan minimal/SPM RS, namun indikator yang ada belum mencakup indikator proses dan outcome pelayanan klinis untuk kondisi/penyakit spesifik) lalu dibagi dengan rata-rata biaya untuk setiap siklus pelayanan sehingga mendapatkan apa yang mereka sebut sebagai Value Score (Value = outcomes/cost).
Dari hasil value score tersebut mereka kemudian masuk ke siklus PDSA: menyusun learning hypotheses, melakukan analisa, membuat daftar improvement dan melakukan uji coba perbaikan. Diharapkan melalui siklus ini biaya pelayanan kesehatan dapat diturunkan dan mutu dapat ditingkatkan.
Pembicara lain yang membahas hal ini adalah Lucy A. Savitz, PhD, MBA, Director of Research and Education, Institute for Healthcare Delivery Research, Intermountain Healthcare, USA. Membawakan presentasi dengan judul Reducing cost, improving quality: life cycle model for sustainability. Meski judul ini terlihat menjanjikan, namun sayang ternyata hanya berisi mengenai teori tanpa memberikan contoh implementasi (mungkin ini satu-satunya presentan yang hanya bicara teori dalam forum ini).
4. Peran WHO dalam Meningkatkan Value Terpenting bagi Pasien: Safety
Dibawakan oleh Itziar Larizgoitia, Head of Innovations, Patient Safety Programme, World Health Organization, Switzerland sesi ini berjudul International harmonisation of patient safety reports: minimal information model for incident reporting. Sesi ini sangat menarik karena di Indonesia sepengetahuan penulis laporan mengenai keselamatan pasien di rumah sakit tidak mudah didapat baik saat masih dikoordinir oleh Komite Keselamatan Pasien di Rumah Sakit (KKPRS-PERSI) hingga saat ini oleh Komite Nasional Keselamatan Pasien di Rumah Sakit (KNKPRS).
Larizgoitia menyampaikan perkembangan model laporan keselamatan pasien yang telah dilakukan oleh WHO dan diharapkan dapat dijadikan pedoman oleh seluruh negera yang dikenal sebagai MIMPS (Minimal Information Model for Patient Safety) yang saat ini sudah masuk ke tahap uji coba dan validasi setelah sebelumnya melalui tahap analisa oleh Universitas St Etienne (untuk top-down analysis), Universitas Tokyo (untuk bottom-up analysis) dan Jaringan institusi di Denmark, Belgia, Canada dan Australia (untuk expert review).
Pembicara selanjutnya adalah Maarten de Wit, Senior Inspector, Dutch Healthcare Inspectorate, the Netherlands yang menyampaikan pengalamannya sebagai regulator dalam menggunakan model WHO dalam laporan keselamatan. Lembaga de Wit memiliki kewenangan untuk menilai keselamatan dan mutu sarana pelayanan kesehatan termasuk menutup sarana pelayanan kesehatan apabila tidak memenuhi syarat (catatan: dulu Indonesia juga memiliki lembaga inspektorat disetiap provinsi melalui kewenangan Kanwil Kesehatan).
Hasil yang didapat dengan mengadopsi model tersebut adalah hampir semua RS telah memiliki sistem laporan keselamatan pasien dan telah melaporkan kejadian sentinel maupun KTD (catatan: jumlah RS di Belanda hanya 93 buah, bandingkan dengan Jawa Tengah yang memiliki lebih dari 200 RS). Dari laporan yang diterima selama 8 bulan terakhir de Wit mendapatkan ada 575 laporan keselamatan pasien yang memudahkannya menyusun kebijakan/regulasi untuk perbaikan.
{jcomments on}






 “Striving for excellence” adalah bagian penting dari sikap profesional, yaitu berusaha sekuat tenaga untuk mengutamakan mutu, bekerja sebaik mungkin meski terdapat berbagai hambatan, berupaya mencapai yang terbaik (bukan nomor dua terbaik), bekerja dengan semangat dan dengan perasaan senang dan bangga serta juga ikut senang dan bangga kepada orang lain yang bekerja dengan excellence.
“Striving for excellence” adalah bagian penting dari sikap profesional, yaitu berusaha sekuat tenaga untuk mengutamakan mutu, bekerja sebaik mungkin meski terdapat berbagai hambatan, berupaya mencapai yang terbaik (bukan nomor dua terbaik), bekerja dengan semangat dan dengan perasaan senang dan bangga serta juga ikut senang dan bangga kepada orang lain yang bekerja dengan excellence.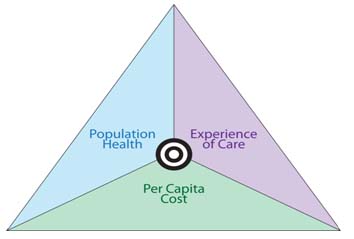

 Sesi ini menghadirkan pembicara dari 2 negara yaitu Belanda dan Swedia yang diposisikan untuk beradu argumentasi, yaitu Ian Leistikow, MD PhD, dan Jan Maarten van den Berg, keduanya adalah Senior Inspector, Dutch Healthcare Inspectorate, the Netherlands serta Fredrik Westander, Consultant, Regional Health Care Quality Comparisons, Swedish Association of Local Authorities and Regions (SALAR), National Board of Health and Welfare, Sweden.
Sesi ini menghadirkan pembicara dari 2 negara yaitu Belanda dan Swedia yang diposisikan untuk beradu argumentasi, yaitu Ian Leistikow, MD PhD, dan Jan Maarten van den Berg, keduanya adalah Senior Inspector, Dutch Healthcare Inspectorate, the Netherlands serta Fredrik Westander, Consultant, Regional Health Care Quality Comparisons, Swedish Association of Local Authorities and Regions (SALAR), National Board of Health and Welfare, Sweden.