Tidak ada satupun dokter atau petugas kesehatan lainnya yang ingin pasiennya celaka. Oleh karena itu, keselamatan pasien menjadi isu penting dan terus menerus disosialisasikan dalam lingkungan fasilitas kesehatan. Berbagai metode dan pendekatan diciptakan dan terus-menerus disempurnakan untuk mencapai titik terendah angka kejadian tak diinginkan yang masih mungkin untuk dicapai. Penggunaan teknologi dan sistem keselamatan dimaksimalkan untuk meningkatkan outcome pelayanan. Bagaimanapun juga, hambatan untuk melaksanakan pelayanan yang safe justru ada pada para klinisi yang berinteraksi dengan pasien selama mereka dirawat di RS. Hal ini disampaikan oleh Linda Butler, MD, Chief Medical Officer di Rex Hospital, Raleigh.
Kerjasama antara Patient Safety Movement Foundation dengan The Joint Commission Center for Transforming Healthcare telah menghasilkan daftar isu terpenting terkait keselamatan pasien yang harus diwaspadai di tahun 2014 mendatang, sebagaimana dilansir pada laman www.beckershospitalreview.com Susunan daftar ini tidak menunjukkan urutan kepentingan isu yang bersangkutan.
- Infeksi yang berhubungan dengan pelayanan kesehatan
Menurut pusat pengendalian dan pencegahan penyakit, 5% dari seluruh pasien rawat inap mengalami ini. Menurut The Association for Healthcare Research and Quality, biaya rata-rata yang ditimbulkannya mencapai puluhan ribu dolar. Kesulitan menurunkan angka infeksi ini antara lain adalah karena meningkatkan resistensi terhadap berbagai obat (multi-drugs), yang salah satunya merupakan kontribusi dari peresepan dan penggunaan antibiotik yang kurang terkendali. Diperlukan solusi jangka panjang untuk mengendalikan multi-drug resistance. - Komplikasi operasi
Meskipun kejadian tertinggalnya benda asing dalam tubuh pasca operasi, serta operasi salah sisi atau salah orang sangat jarang terjadi, namun fatal sekali bila betul-betul terjadi. Salahsatu cara menghindari benda tertinggal adalah menghitung seluruh peralatan yang digunakan sebelum dan sesudah operasi. Adanya perencanaan dan perhatian yang baik dari semua anggota tim bedah saat ini dipandang sebagai satu-satunya solusi terbaik untuk menurunkan komplikasi pasca operasi. - Komunikasi handoff
Handoff yang dilakukan dengan buruk akan menghasilkan error mayor maupun minor, yang berdampak pada meningkatnya LOS dan biaya. Menurut The Joint Commission, sejak awal data mengenai ini dikumpulkan di tahun 1990-an, isu ini telah menjadi akar penyebab utama malpraktik yang berakhir ke ranah hokum. Memperbaiki sistem komunikasi perlu ditunjang oleh budaya safety yang kuat dan hubungan kerja yang baik. - Diagnosis
Diagnosis yang tidak tepat dapat berakibat fatal bagi pasien, sebaik apapun tindakan medis dilakukan. Kejadian salah diagnosis paling sering terjadi pada congenital heart disease dan sepsis, yang berakibat fatal karena pasien sulit diselamatkan jika terlambat dideteksi. Perlu ada perbaikan cara mendiagnosis untuk mengurangi kesalahan ini. - Medication errors
Meningkatnya angka komorbiditas menyebabkan pasien perlu mengkonsumsi obat lebih banyak dibandingkan dengan satu dekade lalu. Ini tentu saja meningkatkan risiko terjadinya efek samping obat yang buruk. Oleh karena itu, penting untuk mengetahui dengan detil riwayat pengobatan pasien, proses rekonsiliasi saat pasien ditransisi (dari RS ke rumah, misalnya) serta edukasi pasien untuk mengurangi risiko ini. - Kegagalan menerapkan budaya keselamatan
Budaya keselamat pasien yang kuat akan memberi peluang terdeteksinya dan dianalisisnya kesalahan lebih dini dan penyebab masalah diselesaikan sampai ke akarnya. Sayangnya masih sangat banyak klinisi yang lebih suka tidak melaporkan kejadian tidak diinginkan. Model yang disarankan oleh The Joint Commission meliputi empat langkah, yaitu: merencanakan perubahan, menginspirasi orang-orang untuk berubah, mensosialisasikan framework dan mendukung perubahan pada saat dimulai maupun setelahnya. - Ketiadaan interoperabilitas
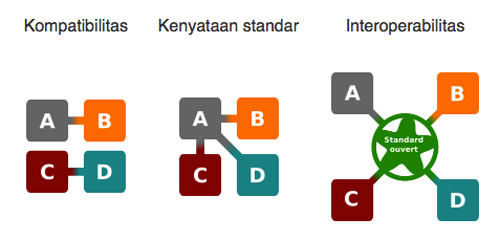
Interoperabilitas adalah kapabilitas dari suatu produk atau sistem yang antar-mukanya diungkapkan sepenuhnya untuk berinteraksi dan berfungsi dnegan produk atau sistem lain, kini atau dimasa mendatang, tanpa batasan akses atau implementasi (http://interoperability-definition.info/id/). Definisi ini lebih mudah dipahami melalui gambar berikut. Dalam hal ini, penerapan rekam medis elektronik yang canggih namun belum sempurna untuk menghindari terjadinya kesalahan. Salah satu penyebabnya adalah karena antar-vendor tidak saling berkomunikasi sehingga sulit untuk melakukan data-sharing antar sistem yang dikembangkan oleh vendor yang berbeda. Padahal, jika ada interoperabilitas yang tuntas, akan menghemat anggaran hingga USD 30 miliar setahun. Karena kebutuhan untuk data-sharing semakin meningkat, saat ini banyak vendor yang mulai melakukan investasi pada platform yang memungkinkan terjadinya interoperabilitas yang lebih baik. - Pasien jatuh
Kejadian pasien jatuh sering dialami oleh pasien lansia, meskipun pasien pada usia yang lebih muda juga berisiko terhadap hal ini. Untuk mengurangi kejadian ini, perlu ada screening pasien yang berisiko jatuh, misalnya pasien demensia, tekanan darah rendah atau yang mobilitasnya sudah berkurang. Seringkali keputusan investasi terkait hal ini dilematis; disatu sisi mengurangi jumlah perawat untuk menghemat anggaran agar bisa dialokasikan di tempat lain, namun ini berarti mengurangi pengawasan pada pasien yang dapat meningkatkan risiko safety, salah satunya adalah pasien jatuh. - Adanya pilihan terapi yang lebih baik
Sering kali penggunaan pemeriksaan atau obat-obatan yang berlebihan menjadi pangkal dari masalah keselamatan pasien. Contoh paling mudah dan banyak terjadi akhir-akhir ini adalah penggunaan produk darah yang berlebihan. Pilihan terapi yang lebih baik berpotensi untuk mengurangi harm pada pasien dan juga mengurangi biaya yang harus dikeluarkan oleh rumah sakit dalam merawat pasien. - Tanda kelelahan
Menurut The Joint Commission, 85-99% dari sinyal alarm (pada tubuh pasien) tidak memerlukan intervensi klinis. Namun, antara Januari 2009 hingga Juni 2012 komisi ini mencatat setidaknya 98 sentinel events terkait dengan kelelahan dalam mengamati alarm pasien, dan 80 diantaranya berakhir dengan kematian pasien. Menurut The Joint Commission, membuat guideline untuk untuk menyesuaikan settingan alarm dapat mengurangi masalah ini.
Sebenarnya RS secara alamiah selalu berupaya untuk mengingkatkan keselamatan pasien. Namun kenyataan berkata lain, dimana kematian pasien yang sebenarnya dapat dicegah justru meningkat. Patient Safety Movement Foundation menemukan bahwa para klinisi dan pihak lain dalam komunitas pelayanan kesehatan sering mengingkari kenyataan bahwa medical error adalah bagian dari praktek kedokteran. Perbaikan keselamatan pasien berarti menciptakan budaya keselamatan diseluruh bagian organisasi, membangun komitmen yang terukur, menciptakan solusi dan membagikan kesuksesan.
Bagaimana dengan rumah sakit anda? Isu-isu keselamatan pasien apa yang perlu mendapat perhatian di tahun 2014 ini?
Penulis : Ni Luh Putu Eka, SKM., Mkes.
{module [152]}