Penulis: Dr. Hanevi Djasri, dr, MARS, FISQua & Eva Tirtabayu Hasri, S.Kep.,MPH
Standar
Mutu pelayanan kesehatan sering kali berbeda-beda. Salah satunya penyebabnya karena adanya variasi proses sehingga diperlukan standarisasi pelayanan. Menurut peraturan pemerintah nomor 102 tahun 2000 tentang standarisasi nasional menyebutkan , standar adalah spesifikasi teknis atau sesuatu yang dibakukan termasuk tata cara dan metode yang disusun berdasarkan konsensus semua pihak yang terkait dengan memperhatikan syarat-syarat keselamatan, keamanan, kesehatan, lingkungan hidup, perkembangan ilmu pengetahuan dan teknologi, serta pengalaman, perkembangan masa kini dan masa yang akan datang untuk memperoleh manfaat yang sebesar-besarnya.
Standar adalah rentang variasi yang dapat diterima dari suatu norma (Donabedian). Katz dan Green mengungkapkan bahwa standar adalah pernyataan tertulis tentang harapan yang spesifik. Standar menurut oxford dictionary adalah tingkat keprimaan dan digunakan sebagai perbandingan.
Indikator Mutu
1. Konsep Indikator Mutu
Indikator mutu merupakan ukuran berbasis bukti menggunakan data untuk mengukur kinerja. Definisi indikator mutu muncul dari berbagai sumber. Indikator mutu menurut AHRQ: standardized, evidence-based measures of health care quality that can be used with readily avalaible hospitak inpatient administrative data to measure and track clinical perfomance and outcomes. Indikator mutu menurut Campbel (2008): Indicators are explicitly defined and measurableitems which act as building blocks in theassessment of care. Indikator mutu menurut medical dictionary: Any measure of the process, performance, or outcome of health care delivery. In general, quality indicators are chosen because they correlate with greater patient safety and decreased mortality. In caring for patients with pneumonia, for example, the percentage of patients who have blood cultures drawn and antibiotics administered in the first hours of their arrival at a hospital was previously considered a marker of the quality of care that they receive.
Indikator mutu menurut Pencheon (2008) merupakan ukuran dari hasil yang diberikan oleh tenaga profesional berdasarkan bukti ilmiah ataupun consensus dalam rangka menilai kualitas pelayanan kesehatan sehingga akan dihasilkan perubahan pelayanan jika pelayanan yang didapatkan tidak sesuai dengan bukti ilmiah. Inidikator mutu menurut Mainz (2003) indikator sebagai tindakan, sebagai ukuran kuantitatif, dan sebagai alat ukur. Indikator sebagai tindakan berarti indikator dapat menilai proses atau hasil perawatan kesehatan tertentu. Indikator sebagai ukuran berarti indikator akan mengahasilkan kuantitatif yang bisa digunakan untuk memantau dan mengevaluasi kualitas pada fungsi tata kelola, manajemen, klinis, dan dukungan yang mempengaruhi hasil pasien. Indikator sebagai alat ukur yang digunakan sebagai panduan untuk memantau, mengevaluasi, dan meningkatkan kualitas perawatan pasien, layanan dukungan klinis, dan fungsi organisasi yang mempengaruhi hasil pasien.
Mainz (2003) menyebutkan bahwa indikator bertujuan untuk mengukur kinerja, membandingkan kinerja dengan target, akuntabilitas, akreditasi, menentukan prioritas layanan, mengetahui mutu layanan. Pencheon (2008) mengidentifikasi tiga kegunaan indikator, yaitu untuk mempelajari kerja sistem dan bagaimana cara memperbaikinya, mengetahui apakah sistem bekerja sesuai target, dan akuntabilitas.
2. Jenis-jenis indikator
Jenis indikator bervariasi, dapat diklasifikasikan menjadi indikator klinis, indikator aspek kesehatan, indikator perawatan kesehatan, indikator mutu, indikator kinerja. Jenis indikator dalam standar akreditasi rumah sakit yang telah disusun oleh Komisi Akreditasi Rumah Sakit (KARS) terdiri dari indikator area klinis, area manajemen, dan area keselamatan pasien. Donabedian membagi indikator menjadi 3 yaitu indikator struktur atau input, proses, dan outcome (Donabedian. 2005).
Struktur: sumber daya yang ada, misal jumlah perawat yang memiliki STR.
Proses: yang dilakukan dalam menerima dan memberikan perawatan. Digunakan untuk menilai dan meningkatkan mutu layanan klinis, misal proporsi pasien yang diobati sesuai pandukan praktik klinis atau clinical pathaways.
Outcome: mengukur efek perawatan terhadap status kesehatan pasien, misal hasil tekanan angka kematian ibu di fasilitas pelayanan kesehatan.
3. Penyusunan, Pengukuran, Analisa dan Penyusunan Rencana Tindak Lanjut
a. Penyusunan
A performance assessment framework for hospitals the WHO regional office for Europe PATH project oleh J. Veillard (2005) dan Wollersheim et.al., 2007 menyebutkan bahwa proses penyusunan indikator dilakukan melalui 3 tahap yaitu: 1) memilih calon indikator; 2) menetapkan calon indikator; 3) mengukur (uji coba) indikator dan menetapkan indikator berdasarkan hasil uji coba.
- Pemilihan calon indikator
Pemilihan calon indikator dilakukan dengan beberapa metode, yaitu teknik delphi, consensus, literature, metode sistematis dan non sistematis.
- Teknik Delphi
Teknik Delphi adalah proses mengumpulkan informasi menggunakan kuisioner ataupun diskusi kelompok (focus group discussion). Teknik Delphi dapat dilakukan dengan cara berikut ini: 1) identifikasi isu; 2) menyusun kuisioner dan menentukan kelompok ahli yang akan mengisi kuisioner. Kelompok ahli dikelompokkan berdasarkan lingkup ilmu. Misalnya perawat, dokter, dan pasien; 3) mengirim kuisioner ke peserta melalui surat ataupun memanfaatkan internet; 4) menganalisa hasil jawaban kuisioner yang telah dikirimkan oleh peserta; 5) mengirimkan hasil analisa ke peserta; 6) meminta peserta menetapkan skala prioritas; 7) melakukan hal yang sama sampai pembuat keputusan menemukan solusi dari sebuah isu yang akan diselesaikan; dan 8) jika telah ditemukan solusi, maka dianjurkan untuk ada pertemuan secara fisik (Rym Boulkedid et.al.,2011).
- Consensus
Penyusunan indikator berdasarkan bukti ilmiah jarang ditemukan sehingga diperlukan metode lain untuk mengembangkan indikator seperti consensus. Metode consensus dapat dilakukan dengan teknik Delphi ataupun RAND. Teknik ini menggabungkan pendapat ahli, bukti ilmiah dan pedoman klinis.
- Literature
Pencarian literatur untuk mencari indikator atau berdasarkan evidence-based guideline menggunakan pendekatan translational research. Menurut Khoury MJ (2010) dikutip dalam Bhisma Murti bahwa Research phase dimulai dengan, T1 berupa menciptakan atau mengembangkan metode baru melalui riset, T2 berupa riset untuk mengevaluasi manfaat metode baru, T3 berupa implementasi, dan T4 berupa evaluasi intervensi.
- Metode sistematis dan metode non sistematis
Indikator dapat dikembangkan secara sistematis dan non sistematis. Metode non sistematis merupakan metode yang tidak memerlukan bukti ilmiah sedangkan metode sistematis merupakan metode yang memerlukan bukti ilmiah. Selain itu, metode pengembangan indikator dapat dilakukan melalui metode kombinasi, yakni campuran metode sistematis, pendapat ahli dan bukti ilmiah. (Campbell et.al.,2016)
- Penetapan calon indikator
Kriteria-kriteria dalam menetapkan calon indikator. Menurut Wollershiem (2007), ada 4 kriteria yang harus dipenuhi, diantaranya: relevansi/hubungan (Relevancy), valid/kebenaran (Validity), keandalan (Reliability), kemungkinan (feasibility).
- Relevansi: aspek yang penting dari dimensi mutu layanan kesehatan. Misal, aspek efektif, efisien dan keselamatan.
- Validity: memiliki hubungan yang kuat dengan mutu pelayanan kesehatan saat ini dan dapat dilakukan berdasarkan bukti ilmiah terbaik serta berdasarkan pada pengalaman.
- Reliability: variasi yang timbul antar dan inter observer rendah, sumber data tersedia dan dapat dipercaya, dan metode statistik yang digunakan dapat dipercaya.
- Feasibility: data tersedia dengan mudah, dapat digunakan untuk meningkatkan mutu, sadar terhadap adanya perbaikan, dapat digunakan sebagai dasar pengambilan keputusan, dan dapat diterapkan kepada penggguna atau orang yang terlibat.
- Uji coba (mengukur) indikator
Pengumpulan data untuk uji coba ada dua cara yaitu retrospektif dan prospektif. Pengumpulan data retrospektif sering tidak lengkap dan menimbulkan interpretasi subjektif sehingga dalam membuat keputusan dapat mengurangi reliabilitas. Sedangkan penggunaan data prospektif dapat mengurangi kerancuan interpretasi sehingga cara pengumpulan data ini adalah yang terbaik, namun seringkali dalam pelaksanaannya tidak dapat dilakukan karena berbagai kendala (Wollersheim et.al., 2007). Uji coba indikator digunakan untuk menilai relevansi/hubungan (Relevancy), valid/kebenaran (Validity), keandalan (Reliability), kemungkinan (feasibility).
b. Pengukuran
Pengukuran indikator dilakukan untuk mengetahui cara kerja sistem (understanding) dan bagaimana cara meningkatkannya (improved), monitoring kinerja sistem (performance system), dan tranparansi (accountability) (Pencheon. 2008).
Pengukuran indikator dilakukan untuk: 1) mengukur dan membandingkan kinerja terhadap target yang ditetapkan (benchmarking); 2) mendukung proses akuntabilitas, regulasi dan akreditasi; 3) menetapkan prioritas layanan atau sistem; 4) mendukung inisiatif peningkatan kualitas, dan untuk mendukung pilihan pasien penyedia layanan; dan 5) performance assessment and quality improvement.
Bagaimana cara melakukan pengukuran indikator?
Sebelum melakukan pengukuran indikator, hal yang harus dilakukan yaitu menyusun profil atau kamus indiktaor. Kamus indikator berisi: judul indikator, definisi operasional, tujuan pengukuran indikator, rasionalsasi indikator, cakupan data, metode pengumpulan data, frekuensi pengumpulan data, frekuensi analisa data, sumber data, penanggung jawab, dan publikasi. Item-item yang dituliskan dalam kamus indikator tidak hanya sebatas pada yang diatas, namun bisa ditambahkan sesuai dengan kebutuhan pengguna, semakin detail item-item yang ada dalam kamus inidkator maka akan semakin mempermudah sumber daya manusia melakukan pengukuran, analisa, dan penyusunan rencana tindak lanjut indikator mutu.
Tabel 1. Profil/kamus indikator
| Judul |
|
| Defisini operasional |
|
|
Dimensi mutu
*Pilih salah satu dari 6 dimensi mutu WHO yaitu efisiensi, efektivitas, aksesibilitas, keselamatan, fokus kepada pasien, dan kesinambungan
|
|
| Tujuan |
|
| Rasionalisasi |
|
| Numerator |
|
| Denominator |
|
| Formula pengukuran |
|
|
Metode pengumpulan data
*Secara retrospective/ sensus harian/ concurent
|
|
|
Cakupan data
Menggunakan seluruh data yang tersedia atau menggunakan sample
|
|
|
Frekuensi pengumpulan data
*Harian/ Mingguan/ Bulanan/ Lainnya
|
|
|
Frekuensi analisa data
*Mingguan/ Bulanan/ Triwulan/ Smester/ Tahunan
|
|
|
Metode analisa data
*Interpretasi data dengan cara: bandingkan dengan trend, bandingkan dengan RS lain, bandingkan dengan standar, bandingkan dengan praktik terbaik
|
|
| Sumber data |
|
| Penanggung jawab |
|
|
Publikasi data
*Secara internal/ eksternal
|
|
c. Analisa
Tahapan yang dilakukan setelah mengukur indikator yaitu analisa hasil pengukuran indikator. Hal ini dapat dilakukan dengan 2 metode yaitu statistik dan non statistik. Statistik menggunakan histogram, bar, run chart, dan lainnya sedangkan non statistik menggunakan diagram tulang ikan/Ishikawa dan 5 why’s.
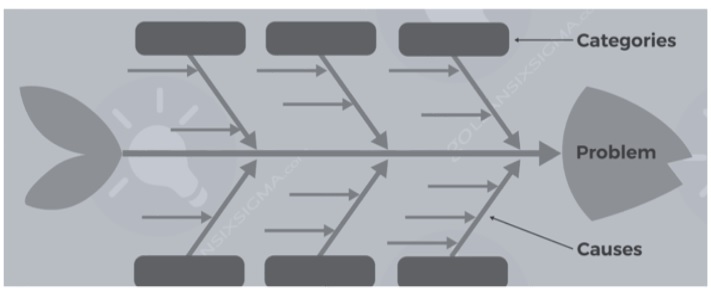
Gambar 1. Diagram Tulang Ikan
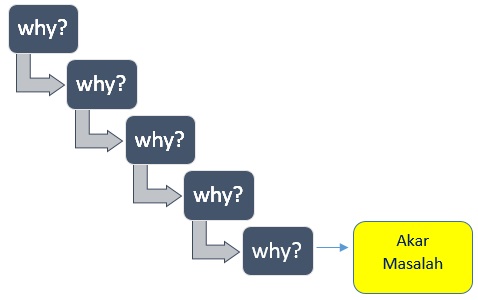
Gambar 2. Lima Why’s
d. Penyusunan Rencana Tindak Lanjut
Penyusunan rencana tindak menggunakan Nolan model. Nolan model merupakan suatu model yang digunakan untuk upaya perbaikan proses yang berkesinambungan yang terdiri dari perencanaan (plan), dikerjakan (do), cermati hasilnya (check), dan amalkan untuk seterusnya (action), yang dikenal dengan siklus PDCA.
Sebelum dilakukan perubahan, harus ada kejelasan sasaran yang akan diperbaiki, dilanjutkan dengan cara untuk mengetahui bahwa perubahan yang dilakukan akan menghasilkan perbaikan. Setelah menetapkan sasaran perbaikan dan menetapkan pengukuran atas perubahan, tetapkan dan rencanakan kegiatan-kegiatan perbaikan pada apa saja yang perlu dilakukan dalam bentuk silkus PDCA.
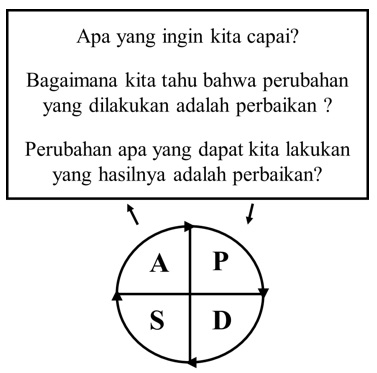
Gambar 3. Perbaikan sistem Mikro Pelayanan dengan Model Nolan
Tim yang melakukan Nolan model diharapkan terdiri dari penanggung jawab proses/sistem (system leader), karyawan yang paham secara teknis terhadap proses pelayanan (technical expertise), dan pelaksana yang sehari-hari mengerjakan proses pelayanan (day-to-day leader). Tim tersebut akan melakukan analisis permasalahan yang ada dalam sistem mikro, menetapkan sasaran, menetapkan pengukuran, dan mengikuti keseluruhan langsung serta proses perbaikan. Rencana perbaikan (POA) harus ditulis secara sistematis (misalnya ditulis dalam Format Tindak Lanjut).
Tabel 2. Penyusunan Rencana Tindak Lanjut
| No |
Kegiatan |
Tujuan |
Indikator Keberhasilan |
Penanggung Jawab |
Waktu Pelaksanaan |
Biaya |
| |
|
|
|
|
|
|
e. Contoh indikator
Indikator yang telah disusun oleh berbagai organisasi sangat banyak, misal indikator yang telah disusun oleh WHO, AHRQ, kementrian kesehatan, kendali mutu dan kendali biaya tingkat nasional, KARS, maupun indikator lokal yang telah disusun oleh rumah sakit maupun puskesmas.
| 1 |
Kepatuhan identifikasi pasien |
7 |
Kepatuhan penggunaan formularium nasional (FORNAS) |
| 2 |
Emergency respon time < 5 menit |
8 |
Kepatuhan cuci tangan |
| 3 |
Waktu tunggu rawat jalan |
9 |
Kepatuhan upaya pencegahan resiko cedera akibat pasien jatuh |
| 4 |
Penundaan operasi elektif |
10 |
Kepatuhan terhadap clinical pathway |
| 5 |
Ketepatan jam visite dokter spesialis |
11 |
Kepuasan pasien dan keluarga |
| 6 |
Waktu lapor hasil tes kritis laboratorium |
12 |
Kecepatan respon terhadap komplain |
Referensi
- Aboriginal Health & Medical Research Council. 2013. A literature Review About Indicators and Their Uses. Sydney, Australia. Aboriginal Health & Medical Research Council.
- Bhisma Murti Cit Khoury MJ, Gwinn M, Loannidis JPA. 2010. The Emergence of Translational Epidemiology. America: American Journal of Epidemiology
- Campbell, J Braspenning, A Hutchinson, M Marshall. 2016. Research Methods Used in Developing and Applying Quality Indicators in Primary Care
- Donabedian, A. 2005. Evaluating The Quality of Medical Care. 1966. Biography Classical Article Historical Article. Milbank Q.
- Koentjoro, Tjahjono. 2007. Regulasi Kesehatan di Indonesia. Yogyakarta: C.V Andi Offset.
- Pencheon, D. (2008). The Good Indicators Guide: Understanding how to use and choose indicators:NHS Institute for Innovation and Improvement, Association of Public Health Observatories.
- Rym Boulkedid et.,al. 2011.Using and Reporting the Delphi Method for Selecting Healthcare Quality Indicators A Systematic Review.
- The Victorian Government Department of Human Services. 2008. A Guide to Using Data for Health Care Quality Improvement. Melbourne, Victoria: The Victorian Government Department of Human Services
- Wollersheim, H., Hermens, R., Hulscher, M., Braspenning, J., Ouwens, M., Schouten, J., Grol, R. (2007). Clinical indicators: development and applications. Netherlands Journal of Medicine, 65(1),15-22.
- https://www.qualityindicators.ahrq.gov/Default.aspx.
- https://medical-dictionary.thefreedictionary.com/quality+indicator.
- https://www.ahrq.gov/talkingquality/measures/six-domains.html.












