Reportase Hari I IHF, 11 November 2025
Pembukaan
Dr Muna A. Tahlak, IHF President dan Robert Mardini, Director General of HUG
Dr. Muna Tahlak menggunakan keanekaragaman bahasa resmi Swiss (Jerman, Prancis, Italia, dan Romansh) sebagai contoh interaksi identitas yang mulus. Ia mengajak hadirin untuk mengambil inspirasi dari hal ini: kepemimpinan layanan kesehatan menjadi lebih kuat ketika kita mau mendengarkan lintas bahasa, disiplin ilmu, dan dunia.
Pembicara pada sesi pembukaan ini selain mengucapkan selamat datang, juga menyampaikan beberapa point penting, yaitu:
- Tujuan Acara: Inti dari WHC IHF adalah memperkuat kembali komitmen untuk menyatukan komunitas profesional dari seluruh dunia guna berbagi ide, mendorong inovasi, dan meningkatkan kualitas layanan kesehatan untuk semua komunitas.
- Sejarah IHF: Acara ini menandai edisi ke-48 Kongres Rumah Sakit Dunia. IHF telah berkumpul sejak tahun 1929, dan akan merayakan ulang tahun ke-100 pada tahun 2029.
- Lokasi: Merupakan kehormatan untuk berkumpul di Jenewa, kampung halaman IHF, Pusat Geneva Sustainability Center, dan pusat global kebijakan kesehatan. Ini adalah pertama kalinya Kongres Dunia IHF diadakan di Jenewa (dan ketiga kalinya di Swiss).
- Fokus Kepemimpinan: Kepemimpinan layanan kesehatan kontemporer harus berfokus pada membangun hubungan, mendengarkan, belajar, dan bekerja sama untuk meningkatkan pelayanan.
- Motivasi Utama: Organisasi dan pencapaian selalu dimotivasi oleh pasien dan ditentukan oleh healthcare workers.
- Ajakan Bertindak: Para hadirin didorong untuk memanfaatkan program konferensi secara maksimal, bertanya, berbagi cerita, dan membentuk kemitraan baru.
Dr. Mardini, sebagai perwakilan dari Rumah Sakit Universitas Jenewa (HUG) yang menjadi tuan rumah, menyampaikan kehormatan dan menyambut para tamu terhormat, termasuk Dewan Universitas, Wakil Presiden Kota Jenewa, Presiden IHF, para Menteri Kesehatan, dan para kolega, ke Kongres Rumah Sakit Dunia ke-48 yang diselenggarakan oleh International Hospital Federation (IHF). Point utama pembicaraannya adalah:
- Peran Rumah Sakit Universitas Jenewa (HUG): Sebagai rumah sakit universitas, HUG beroperasi di persimpangan pengetahuan global dan layanan global. Mereka bekerja sama dengan WHO, ICRC, dan mitra akademik di seluruh dunia, sambil tetap berpegang teguh pada misi mereka untuk memberikan perawatan terbaik, membangun penelitian, kesehatan digital, dan pendidikan.
- Fokus Utama: Kesejahteraan Pasien: Pembicara menekankan bahwa setiap diskusi, inovasi, dan kemitraan harus melayani satu tujuan tunggal: kesejahteraan pasien. HUG mendorong pendekatan di mana perawatan diciptakan bersama (co-created) dengan pasien, dan mengundang peserta untuk berinteraksi dengan perwakilan pasien.
- Tantangan dan Peluang Global: Komunitas layanan kesehatan menghadapi realitas bersama, termasuk populasi yang menua, kekurangan tenaga kesehatan profesional global, dan kekuatan transformatif Kecerdasan Buatan (AI). Selain itu, Generasi Z menantang para pemimpin kesehatan untuk mendefinisikan kembali kepemimpinan dan keterlibatan. Kongres ini diharapkan menjadi tempat di mana tantangan-tantangan ini diubah menjadi peluang untuk solusi yang berani.
- Komitmen pada Keberlanjutan: Pembicara menyoroti bahwa di HUG, keberlanjutan (lingkungan, sosial, dan ekonomi) adalah nilai inti, bukan hanya slogan. HUG bangga menjadi rumah sakit pertama di Eropa yang menerima Sertifikasi International Healthcare Certification dan berupaya mengurangi jejak karbonnya serta mempromosikan model perawatan yang berkelanjutan. Pusat Keberlanjutan IHF (IHF Sustainability Center) di Jenewa juga berupaya melipatgandakan upaya ini di seluruh komunitas.
- Ajakan Penutup: Pembicara berharap kongres ini menjadi ruang untuk refleksi, tantangan, dan inspirasi. Ia mengajak semua orang untuk bertukar pengetahuan, menjalin kemitraan, dan kembali ke negara masing-masing dengan ide-ide yang siap diterjemahkan menjadi tindakan global. Sebagai simbol perayaan bersama, gedung HUG akan diterangi dengan warna IHF.

Suasana WHC-IHF, Geneva 2025
Keynote Address:
Tata Kelola (Governance) di Dunia yang Berubah
Prof. Dr Didier Cossin, Chaired Professor of Governance and Finance at IMD, Switzerland
Pembicara memulai dengan menyoroti bahwa kita hidup di dunia yang bertransformasi dengan meningkatnya konflik (geopolitik, teknologi, generasi, dan siber). Dalam konteks ini, tata kelola/governance, sebua seni pengambilan keputusan di tingkat atas organisasi, menjadi sulit karena perdebatan dan perbedaan pendapat. Poin-Poin Utama pembicaraan adalah:
- Akselerasi Seleksi Alam: Data menunjukkan bahwa banyak perusahaan saat ini "mati" lebih cepat (rata-rata tutup dalam usia remaja), menandakan percepatan seleksi alam.
- Tantangan Tata Kelola: Tata kelola secara umum menghadapi tantangan. Banyak dewan direksi tidak sepenuhnya memahami dampak perubahan berbagai teknologi seperti AI dan keamanan siber.
- Empat Pilar Tata Kelola yang Baik: Orang yang Tepat: Tidak hanya kualitas, tetapi juga keragaman; Informasi: Memperoleh informasi yang benar, termasuk informasi eksternal; Proses: Berbagai proses yang jelas (risiko, waktu, evaluasi dewan, dll.); dan Dinamika Kelompok & Struktur: Memastikan adanya keamanan psikologis dan kemauan untuk menantang ide.
- Pergeseran Model Tata Kelola: Dunia saat ini sedang bergerak dari tata kelola berbasis aturan (rules-based governance), yang menekankan perbedaan pendapat konstruktif, menuju potensi tata kelola berbasis kekaguman (adored-based governance), di mana individu yang dominan dan inspiratif mengambil kendali, sering juga disebut sebgai Forceful-based governance.
- Perbandingan Dua Model: Berbasis Kekaguman/Kekuasaan (Adored-based/Forceful) memberi keuntungan penyelarasan lebih besar, transformasi lebih cepat, dapat mengatasi topik sulit dengan cepat, memprioritaskan eksekusi daripada debat; Berbasis Aturan/Dialektik (Rules-based/Dialectic) memberi keuntungan keamanan psikologis, musyawarah yang lebih besar, pendidikan pemangku kepentingan yang lebih luas. Risiko: Kurang tegas, proses pengambilan keputusan lebih lambat, kurang gesit secara politik.
- Kesimpulan: Dewan direksi yang cerdas harus memilih model tata kelola yang tepat dan mampu mengadaptasinya sesuai dengan keputusan dan konteks yang dihadapi. Dalam dunia yang terus berubah dan penuh tantangan, penting untuk memilih antara proses yang kuat (forceful) atau proses dialektik (challenge to each other) untuk mencapai keputusan yang benar.
Sesi Pleno:
Envisioning 2050, The Intersection of AI and Healthcare
Sesi pleno pembukaan ini, dipimpin oleh Sarah Siegel (Deloitte), berfokus pada membayangkan perubahan total yang akan dibawa oleh Kecerdasan Buatan (AI) ke perawatan kesehatan, pengalaman pasien, pengalaman klinisi, dan hasil (outcomes) pada tahun 2050.
Panelis yang hadir meliputi: Christina Freese Decker (President & CEO, Corwell Health): Perspektif manajemen rumah sakit terintegrasi; Dr. Manuel Liferi (University Hospital Basel): Perspektif AI di rumah sakit dan pengembangan; danDr. Sugiyama Kim (Yongsan University College of Medicine): Perspektif klinis dan akademis.
Dikusi awal sebelum presentasi masing-masing pembicara dibuka dengan video berjudul: Visi Masa Depan AI dalam Perawatan Kesehatan. Video menyoroti tiga pergeseran transformatif yang diantisipasi dengan adopsi AI di sektor kesehatan:
- Rumah Sakit Bertenaga AI (AI-powered hospitals): Data pasien akan terintegrasi secara real-time, memungkinkan dokter membuat keputusan yang lebih tepat, personal, dan didukung bukti, menyederhanakan diagnostik, perencanaan perawatan, dan alokasi sumber daya.
- Perawatan Kesehatan Menjadi Prediktif dan Preventif: Fokus beralih dari pengobatan reaktif (sick care) ke perawatan proaktif (well care). Teknologi pintar akan membantu membentuk perilaku sehat, menganalisis risiko, dan menghubungkan pasien dengan protokol perawatan yang tepat.
- Perawatan Jarak Jauh Menjadi Norma (Remote care becomes the norm): Diagnostik virtual dan berbagi data dari rumah akan menjadi kunci. Hal ini membuat perawatan jarak jauh lebih efektif dan responsif, membebaskan kapasitas tatap muka untuk kasus kompleks.
Reaksi para Panelis dari Video tersebut:
- Christina Freese Decker: Menggarisbawahi pentingnya interoperabilitas data yang tidak hanya terintegrasi tetapi juga berguna untuk pendekatan prediktif. Menekankan perlunya fokus pada etika, data, dan infrastruktur sebelum solusi AI diterapkan secara luas.
- Dr. Manuel Dieterle: Melihat potensi besar, tetapi menyoroti tantangan untuk mengintegrasikan komponen AI individual menjadi gambaran holistik yang koheren. Penting untuk menemukan keseimbangan antara kualitas dan kecepatan, memastikan AI memperlambat proses pada momen penting dan mempercepat di bagian yang kurang krusial.
- Dr Soo-Jeong Kim: Memiliki sudut pandang berbeda, mengingatkan bahwa AI bukanlah "jin dalam botol" yang dapat menyelesaikan segalanya. Menekankan perlunya literasi digital antar generasi harus dijembatani sebagai prasyarat penting sebelum mengadopsi AI.
Presentasi Christina Freese Decker:
Pendekatan Strategis Corwell Health:
Christina Freese Decker membagikan studi kasus dan pendekatan strategis Corwell Health terhadap AI, berfokus pada pengurangan burnout dokter dan meningkatkan akses pasien.
- Studi Kasus Utama: “Penyelamat Pernikahan”: Corwell Health menerapkan alat mendengarkan (ambient listening tool) yang didukung AI selama percakapan pasien-dokter (dengan persetujuan). Alat ini menghasilkan catatan yang mudah dipahami secara real-time untuk ditinjau oleh dokter. Hal ini member dampak Dokter dapat melihat pasien eye-to-eye, meningkatkan kepuasan pasien, meningkatkan jumlah janji temu per minggu, dan mengurangi waktu kerja tambahan dokter sebesar 1,6 jam per hari, memungkinkan mereka menghabiskan waktu di rumah (disebut juga sebagai "penyelamat pernikahan "), dan kepuasan klinisi meningkat hingga 85%.
- Pendekatan AI Corwell Health: Pendekatan mereka dipandu oleh pertanyaan: "Masalah apa yang ingin Anda selesaikan?" yang harus selaras dengan misi, visi, dan nilai organisasi (Kesehatan, Kemanusiaan, Harapan). Pendekatan ini memiliki tiga pilar:
- Tata Kelola (Governance): Memutuskan sikap adopsi (mereka memilih menjadi fast drafters—pengadopsi cepat, bukan yang terdepan). Memiliki Dewan AI yang beragam (klinisi, operasional, risiko, etika) untuk memastikan perdebatan dan pengambilan keputusan yang tepat.
- Pondasi (Foundation): Strategi Data Terintegrasi (tidak ada sistem silo, equity-first). Memampukan tim dengan fokus AI, serta pendidikan, upskilling, dan reskilling karyawan tentang cara berpikir dan menggunakan AI.
- Solusi (Solutions): Memprioritaskan isu yang terhubung dengan strategi. Mereka mengkategorikan penerapan AI menjadi tiga bagian: AI sebagai Fitur (50%): Mengandalkan platform pihak ketiga (misalnya Epic) yang dapat mengembangkan AI lebih cepat, seperti ringkasan rekam medis satu halaman; Produk AI Mandiri (30%): Produk stand-alone seperti alat mendengarkan untuk percakapan dokter-pasien. Mereka memperluasnya ke keperawatan, di mana AI mengubah interaksi perawat di ruang gawat darurat menjadi data flow-sheet terstruktur; AI sebagai Pabrik (Factory, 10-20%): Menciptakan solusi sendiri ketika produk tidak tersedia, seperti bot untuk memproses faks (faxes) guna membebaskan waktu staf
Kesimpulan Christina: AI akan mengaugmentasi pekerjaan, memungkinkan manusia memberikan perawatan yang paling penuh kasih dan humanis, efisien, dan inovatif.
Presentasi Dr. Manuel Liferi:
Menggunakan AI untuk Mengatasi Beban Data dan Mengembalikan Fokus ke Pasien
Pembicara menyoroti kenyataan bahwa meskipun tujuan klinisi adalah merawat pasien, rata-rata dokter menghabiskan lebih dari 10 jam sehari di depan komputer, dan lebih dari separuh waktu tersebut dihabiskan untuk mencari dan mendokumentasikan informasi di berbagai sistem (mencapai 200+ sistem).
Tantangan yang Semakin Meningkat: Beban kerja non-pasien terus bertambah; Masyarakat menua dan memiliki komorbiditas yang lebih kompleks, membutuhkan lebih banyak tes; Peningkatan prosedur diagnostik yang fantastis menghasilkan lonjakan jumlah data.
Tujuan utama penggunaan AI adalah menggunakan teknologi tersebut untuk mengembalikan fokus dan perawatan kepada pasien, beralih dari otomatisasi ke perawatan yang benar-benar personal untuk setiap individu.
Rumah Sakit menggunakan pendekatan terintegrasi dan berfokus pada keahlian, yang dimulai dari departemen radiologi untuk segmentasi struktur anatomi dan dukungan keputusan. Dengan munculnya model AI generatif (seperti Large Language Models/LLMs), AI kini dibutuhkan di hampir setiap departemen.
Sebuah area penelitian baru adalah AI Multi-Modal yang bertujuan menggabungkan semua jenis data (teks, gambar, dll.) untuk memberikan pandangan holistik tentang isu kesehatan pasien.
Solusi Praktis adalah dengan mengembangkan sistem AI untuk “Menghilangkan Gesekan Kerja”. Institusi tersebut mengembangkan apa yang mereka sebut sebagai Sistem AI untuk menghilangkan gesekan kerja (remove friction) sejak awal proses.
Contoh Kasus Urologi (Kanker Prostat): Pengambilan Data Otomatis: Sistem secara otomatis menarik semua data yang relevan dari berbagai sistem ke dalam satu tampilan terpadu; Pencarian Informasi Lanjutan yang terdiri dari Pencarian String Literal: Mencari variabel tertentu dalam catatan, Pencarian Semantik (Menggunakan LLMs): Dokter dapat mengajukan pertanyaan, dan LLM akan memindai data untuk memberikan catatan atau ringkasan terbaru, dan Pembuatan Laporan Otomatis: Jika seorang dokter perlu membahas kasus pasien (misalnya, di tumor board) dan perlu membuat tinjauan lengkap, alat tersebut dapat membuat draf laporan otomatis secara instan.
Solusi ini berlaku untuk hampir semua departemen karena masalah inti selalu sama: menemukan, mencari, dan merangkum informasi. Ini dapat digunakan untuk: Laporan pasien rawat inap yang biasanya ditulis tangan (seperti laporan keluar/discharge report); Laporan multidisiplin, dan Laporan keperawatan.
Intinya adalah mengalihkan fokus klinisi dari tugas administrasi yang memakan waktu kembali ke perawatan dan investigasi masalah pasien yang sebenarnya.
Presentasi Dr Soo-Jeong Kim:
Penerapan Praktis Teknologi AI di Rumah Sakit
Dr Kim berasal dari RS Yongin Severance di dekat Seoul, berbagi pengalaman mereka dalam mengadopsi dan memanfaatkan teknologi Kecerdasan Buatan (AI). Rumah sakit tersebut memiliki sekitar 70 dokter dan 1.400 pekerja, dan telah mengadopsi solusi AI sejak awal berdirinya enam tahun lalu, terutama karena kebutuhan untuk bertahan hidup di tengah pandemi COVID-19.

Presentasi dari Dr Soo-Jeong Kim, RS Yongin Severan Korea Selatan
Saat ini, rumah sakit tersebut berfokus pada pengumpulan, rekonstruksi, dan evaluasi data latar belakang (background data) yang dihasilkan dari solusi AI untuk menciptakan nilai baru.
Solusi AI dikategorikan menjadi tiga bidang utama:
- Diagnosis Klinis (Clinical Diagnosis)
- Menggunakan berbagai solusi AI praktis, seperti dalam patologi.
- Contoh: Sistem dapat menyortir pasien berdasarkan diagnosis yang dihitung oleh AI. AI dapat menganalisis hasil rontgen dada rutin dan segera menginformasikan status pasien kepada dokter, terutama dalam praktik data kritis.
- Keselamatan Pasien (Patient Safety)
- Tujuan utama adalah mengurangi beban kerja dan memberikan lebih banyak waktu kepada staf untuk fokus pada pasien.
- Menggunakan sistem CDSS (Clinical Decision Support System) berbasis AI untuk mendeteksi syok septik dan henti jantung pada pasien di bangsal umum.
- Hasil: Implementasi AI dalam keselamatan pasien telah berhasil mengurangi angka kematian sekitar 10%, pencapaian yang sangat sulit dicapai.
- Efisiensi Kerja (Working Efficiency)
- Pengurangan Waktu Dokumentasi: Menggunakan AI untuk meringkas data pasien dari EMR (Electronic Medical Record) untuk catatan konsultasi dan penanganan darurat. Hal ini berhasil mengurangi waktu yang dihabiskan untuk penulisan catatan presentasi hingga separuh dan menggandakan tingkat penyelesaian (completion rate).
- Otomasi Operasional: Menggunakan otomasi AI untuk memprediksi dan menganalisis layanan pasien dan kepuasan pelanggan.
- Logistik dan Administrasi: Menggunakan AI untuk pencarian dan analisis pelanggan berbasis suara, serta untuk proses administrasi seperti kios dan pemrosesan ARN.
Visi Masa Depan:
Rumah sakit tersebut bertujuan untuk menciptakan langkah penilaian mandiri (self-assessing measure) untuk menentukan posisi, tujuan, dan arah mereka dalam inovasi digital. Meskipun memiliki 12 inisiatif pengembangan, AI tetap menjadi prioritas utama, diikuti oleh pentingnya literasi digital dan berbagi nilai berdasarkan keterampilan.
Redefining hospital Leadership Around the Patient
Speaker(s): Prof. Idris Guessous, Prof. Manuela Eicher, Dr Heitham Hassoun, Mr Robert Mardini, Prof. Dr Mrs Klara Posfay-Barbe
Diskusi panel ini berfokus pada pentingnya kepemimpinan berpusat pada pasien (patient-centered leadership) dan keterlibatan mereka: Membangun Budaya Kemitraan Pasien di Perawatan Kesehatan.
Diskusi ini berpusat pada bagaimana para pemimpin rumah sakit dapat menciptakan budaya di mana pasien dan keluarga menjadi inti dari pengambilan keputusan dan operasional, menanggapi kebutuhan komunitas klinisi dan pasien yang terus berkembang.
Pembicara dari sebuah institusi di Geneva menekankan bahwa keterlibatan pasien adalah misi inti yang membentuk kepemimpinan dalam pelatihan, penelitian, dan keputusan. Hal ini sangat penting mengingat pasien dan keluarga memiliki pengalaman nyata yang harus diakui oleh para pemimpin.
Kunci Menciptakan Budaya Berpusat pada Pasien
- Menghubungkan Kepemimpinan dengan Komunitas: Rumah sakit mencerminkan komunitasnya. Para pemimpin harus secara aktif menciptakan lingkungan untuk terhubung dengan orang-orang di komunitas tersebut.
- Intensionalitas Melalui Program Penasihat: Contoh yang diberikan adalah Program Penasihat Pasien dan Keluarga (Patient and Family Advisory Program) yang berfungsi seperti komite eksekutif rumah sakit, di mana pasien duduk bersama para eksekutif dan direktur untuk memengaruhi keputusan operasional rumah sakit. Keterlibatan ini menghasilkan perubahan berarti yang mungkin tidak terpikirkan oleh staf internal.
- Integrasi di Semua Tingkat: Kemitraan pasien harus diintegrasikan dalam semua proyek (klinis, penelitian, pengajaran) dari tingkat institusi hingga lokal.
Keterlibatan dalam Penelitian dan Pengajaran
Keterlibatan pasien semakin didorong dalam penelitian (sebagai mitra dan partisipan aktif) dan pengajaran. Hal ini memastikan bahwa proyek tidak hanya mengajukan pertanyaan yang tepat secara formal, tetapi juga menghasilkan hasil yang relevan.
Pentingnya Rekan Kerja Garis Depan (Frontline Workers)
Menanggapi pertanyaan audiens, disoroti bahwa keterlibatan pasien harus berjalan beriringan dengan keterlibatan pekerja garis depan (perawat, dll.). Organisasi harus memastikan bahwa setiap orang di rumah sakit merasa memiliki suara, didengar, dan bahwa ide-ide mereka dihargai. Institusi perlu memiliki mekanisme pendanaan untuk mempromosikan inovasi yang diusulkan oleh staf di berbagai tingkatan.
Transformasi Budaya dan Co-Creation
- Pentingnya Co-Design: Program penasihat pasien harus berkembang ke tingkat co-design, co-engineering, dan co-creation (penciptaan bersama), di mana pasien dilibatkan sejak awal desain proses, bukan hanya sebagai pemikiran belakangan.
- Insentif bagi Mitra Pasien: Bagi mitra pasien, insentifnya adalah memiliki suara, kemampuan untuk membentuk budaya perawatan kesehatan, dan menggunakan pengalaman mereka (terkadang sulit) untuk membangun sesuatu yang lebih kuat, menjembatani visi manajemen makro dan pengalaman mikro.
AI dan Inovasi Digital
Para panelis mengakui bahwa inovasi digital dan AI adalah keharusan mutlak di masa kini. Namun, penting untuk menggunakan AI secara bertanggung jawab dan memastikan alat digital, seperti sistem real-time feedback, membantu menciptakan kesinambungan perawatan dan mengembalikan perawat ke misi utama mereka: merawat pasien.
Seamless Transitions:
Alternative Outpatient Environments for Hospital and High Acuity Care
Sesi ini dimoderatori oleh Dr Jacek Deptula, dengan 3 pembicara: H.E Mishal Julfar (Ambulans dubai, ROCS), Dr Michael Maniaci (Mayo USA, Professor of Medicine), dan Prof. Shin Ushiro (Kyushu University)
Masing-masing memberikan presentasi yang berbeda namun dengan kesinambungan yang sama, yaitu berfokus pada inovasi dalam perawatan pra-rumah sakit (pre-hospital care), program rumah sakit di rumah (hospital-at-home), dan perawatan terintegrasi untuk lansia.

Para pembicara sesi pleno: Seamless Transitions: Alternative Outpatient Environments for Hospital and High Acuity Care
1. Layanan Ambulans Dubai (Dubai Corporation for Ambulance Services)
Mishal Julfar memberikan presentasi terntang Organisasi Ambulans di Dubai yang telah bertransformasi dari layanan ambulans BLS (Basic Life Support) pada 20 tahun lalu menjadi entitas yang lebih dari sekadar ambulans ("ambulance and more").
- Peran yang Diperluas: Bertindak sebagai operator, enabler, dan regulator sektor pra-rumah sakit swasta.
- Fokus Proaktif: Melakukan layanan pengukuran proaktif, seperti kesadaran komunitas (community awareness).
- Integrasi: Membangun kemitraan yang signifikan dengan lebih dari 35 rumah sakit swasta untuk pertukaran data terintegrasi.
- Peningkatan Keahlian: Meningkatkan level praktisi EMT dari satu menjadi enam tingkatan yang berbeda.
- Pencapaian: Mencapai waktu respons rata-rata strategis 6,59 menit. Kasus Return of Spontaneous Circulation (ROS) di layanan ambulans menunjukkan peningkatan.
- Tele-EMS: Mengimplementasikan Tele-EMS (Tele-Emergency Medical Services) di mana dokter darurat tertanam dalam organisasi untuk memberikan otoritas dan yurisdiksi lebih kepada paramedis di lapangan.
2. Advanced Care at Home (Mayo Clinic)
Dr. Michael Magnacci mempresentasikan model Advanced Care at Home (ACAH), yang mentransformasi konsep Hospital at Home dengan pendekatan virtual-hybrid untuk mengatasi keterbatasan sumber daya berbiaya tinggi (dokter dan perawat).
- Model Hybrid: Menggunakan Command Center virtual (staf medis: dokter, perawat, apoteker) yang secara digital memantau dan mengelola ribuan pasien di berbagai lokasi di seluruh AS, tanpa pasien berada di sana.
- Layanan di Rumah: Ketika diperlukan intervensi fisik, perawat, paramedis, atau penyedia layanan praktik lanjutan dikirim ke rumah pasien di bawah pengawasan Command Center. Model ini dapat diperluas(scalable).
- Inovasi Teknologi:
- Perangkat Biometrik: Meletakkan teknologi (seperti tablet, pulse oximeter) di rumah.
- Point-of-Care Labs: Melakukan tes lab (misalnya hemoglobin, kalium) di samping tempat tidur pasien dalam hitungan menit.
- Medication Delivery: Menggunakan perangkat seperti MediCube untuk pengiriman obat yang dikendalikan dari Command Center.
- Perangkat Wearable dan Digital: Menggunakan stetoskop digital, USG point-of-care, dan potensi drone untuk pengiriman pasokan.
- Hasil Studi: Uji coba terkontrol acak (Randomized Trial) menunjukkan bahwa perawatan melalui model virtual-hybrid di rumah sama amannya (as safe) dan memiliki pengalaman pasien yang jauh lebih baikdaripada perawatan di rumah sakit bata-dan-mortir (brick-and-mortar hospital), dengan hasil yang setara atau lebih baik terkait readmissions dan mortality.
3. Perawatan Terpadu untuk Lansia (Kyushu University Hospital, Jepang)
Profesor Ishii Ushiro membahas kebijakan pemerintah Jepang dalam menyediakan perawatan terintegrasi untuk masyarakat yang sangat menua (super-aging society).
- Kebutuhan Integrasi: Karena populasi lansia (85 tahun ke atas) yang terus bertambah, mereka membutuhkan layanan medis, keperawatan, dan kesejahteraan yang dulunya disampaikan secara terpisah (in a siloed manner).
- Peran Penting Home Care: Pemerintah menyoroti perawatan di rumah sebagai kunci dan menetapkan empat peran vital untuknya:
- Konsultasi dan bantuan keluar dari rumah sakit (discharge consultation).
- Perawatan harian berkualitas tinggi.
- Perawatan akhir hayat (end-of-life care).
- Perawatan akut untuk lansia (mengatasi kekhawatiran mereka agar tidak perlu dirawat di rumah sakit).
- Insentif Reimbursement: Pemerintah memberikan penggantian biaya (reimbursement) melalui sistem asuransi keperawatan untuk dokter home care yang melakukan komunikasi dan berbagi data eratdengan staf rumah sakit, mendorong integrasi.
- Digitalisasi Data: Upaya sedang dilakukan untuk mengintegrasikan semua jenis data terkait kesehatan (resep, gawat darurat, keperawatan, kesejahteraan) ke dalam satu platform data besar untuk mencapai berbagi data tanpa hambatan (seamless data sharing), meningkatkan layanan publik, dan mendukung R&D.
- Sistem Resep Elektronik: Membangun server pusat bagi pasien, dokter, dan apoteker untuk mengakses riwayat resep, mengurangi kesalahan, duplikasi, dan reaksi alergi.
Data-driven Leadership: Advancing Quality and Safety
Sesi ini dipandu oleh Dr Robin Clark, menyajikan 4 pembicara, dua presentasi diantaranya adalah:
Presentasi Mr Atif Albraiki:
Perjalanan Data Dubai Health, dari Digitalisasi ke Keputusan Berbasis Data
Pembicara adalh Chief Digital and AI Officer Dubai Health (sistem kesehatan publik yang melayani 4 juta penduduk melalui 6 rumah sakit dan 26 pusat rawat jalan, dibiayai oleh Publik), menjelaskan bagaimana organisasi mereka bertransformasi menjadi institusi yang didorong oleh data.
- Latar Belakang Digitalisasi: Selama 15 tahun terakhir, Dubai Health melalui proses digitalisasi yang masif:
- Digitalisasi Teknologi Perusahaan & Sistem Informasi Data.
- Transisi Keuangan: Perubahan pendanaan konsisten dengan adanya asuransi wajib.
- Penerapan Electronic Medical Records (EMR) di semua fasilitas publik.
- Menghubungkan sektor swasta ke Health Information Exchange, menghasilkan volume data yang sangat besar.
Hal ini meningkatkan tekanan untuk mengambil keputusan yang lebih baik dari data yang ada, mengingat keragaman interpretasi (misalnya, definisi sederhana seperti 'kunjungan' dapat bervariasi).
- Strategi Data sebagai Program Inti: Data diidentifikasi sebagai salah satu dari enam program strategis lima tahun utama organisasi. Tujuan strategis digital mereka adalah menjadi organisasi yang terinformasi data (data-informed organisation) untuk pengambilan keputusan dan menggunakan data untuk penemuan serta penelitian.
- Fase Awal: Tata Kelola Data (2024–2025): Fokus utama dimulai dengan membangun kembali dan menetapkan organisasi Tata Kelola Data (Data Governance) yang baru:
- Penilaian Komprehensif: Melakukan penilaian penggunaan data dan proses pengambilan keputusan untuk mengidentifikasi area yang perlu diubah.
- Pergeseran Pola Pikir: Mengalihkan kepemilikan data dari tim TI menjadi pemangku kepentingan bisnis (klinis dan operasional).
- Kerangka Tata Kelola: Mendefinisikan peran seperti Chief Clinical Officer dan Data Stewards di berbagai departemen.
- Model Hub and Spoke: Membentuk tim inti (hub team) untuk memimpin tata kelola, didukung oleh tim di berbagai misi organisasi (spokes).
Pilot Tata Kelola (2025): - Fokus Awal: Mempilotkan model tata kelola pada sub-domain spesifik, seperti standarisasi definisi KPI dan pemanfaatan 65 model data yang ada dalam sistem EMR (Epic).
- Standarisasi KPI: Menstandarisasi KPI Tingkat 1 utama untuk dipantau secara efisien di seluruh organisasi.
- Rencana ke Depan (Tahun Depan): Langkah besar berikutnya untuk Dubai Health meliputi:
- Platform Analisis Data Lanjutan: Mengimplementasikan platform untuk mengintegrasikan data dari berbagai sistem, memantau 200 KPI, dan mulai membangun model prediktif internal (selain yang sudah dibeli).
- Manajemen Perubahan Besar: Mengintegrasikan penuh model tata kelola, menetapkan pemilik data, dan mendorong perubahan pola pikir di kalangan pemangku kepentingan bisnis.
- Membangun Lingkungan Penelitian Tepercaya: Menciptakan lingkungan di mana data dapat dide-identifikasi dan tersedia untuk penggunaan sekunder (penelitian) secara aman.
Perjalanan data mereka dimulai dengan tata kelola pada tahun 2024, dipilotkan pada tahun 2025, dan akan fokus pada implementasi platform dan budaya data yang lebih luas pada tahun berikutnya.
Presentasi Dr Thilo Grüning:
Mengatasi "Masalah Gunung Es" dalam Pengukuran Kualitas Layanan Kesehatan
Pembicara mengkritik program pengukuran kualitas layanan kesehatan di Jerman yang, meskipun merupakan salah satu yang terbesar di dunia (mencakup 3,7 juta pasien dari 1.500 institusi setiap tahun), namun sebagian besar tidak efektif dalam menangani penyedia layanan yang berkinerja buruk (underperforming healthcare providers).
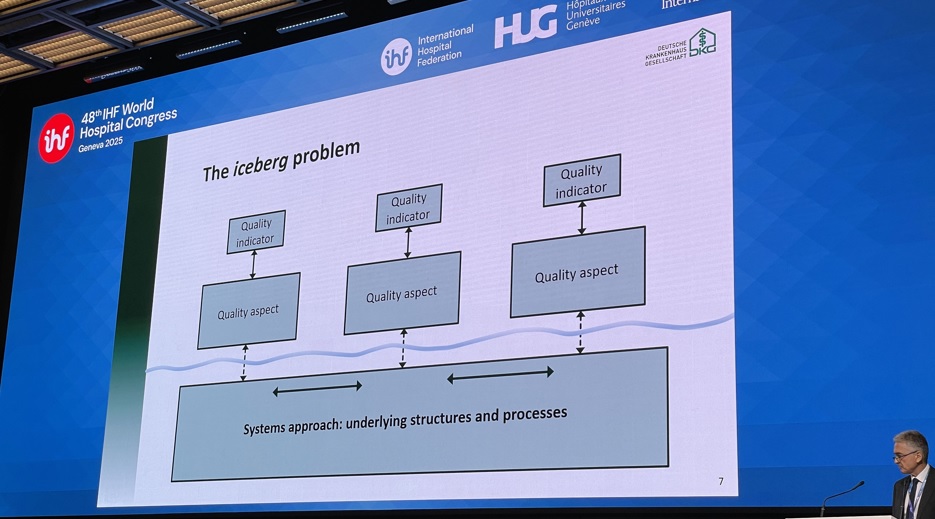
Masalah Program Saat Ini terdiri dari: Fokus Terlalu Sempit: Program saat ini terlalu fokus pada indikator kualitas tunggal yang berada di luar batas (out-of-range quality indicators); Pola Tidak Konsisten: Rumah sakit yang berkinerja buruk menunjukkan pola hasil yang tidak konsisten dan tidak beraturan selama bertahun-tahun. Perbaikan sementara pada satu indikator gagal memperbaiki kualitas sistem secara keseluruhan; Mengabaikan Struktur: Pendekatan ini hanya menyentuh "ujung gunung es" (the tip of the iceberg)dan melewatkan kesempatan untuk menganalisis serta memperbaiki struktur dan sistem penyediaan layanan yang mendasarinya.
Pembicara mengusulkan pergeseran paradigma untuk mengalihkan fokus dari aspek kualitas tunggal ke struktur yang mendasari pluralitas masalah (mirip dengan proses akreditasi atau analisis akar penyebab). Perubahan ini terinspirasi dari observasi bahwa bagian-bagian sistem—seperti berbagai aspek kualitas sepanjang jalur pasien—saling terkait dan bergantung (closely interconnected and interdependent).
Usulan kedua adalah mengusulkan tugas utama dari proses akreditasi yang perlu direvisi, dimana bertujuan untuk menjadikan program tersebut lebih efektif dengan dua tugas inti: Membedakan Defisit: Membedakan antara indikasi kualitas yang dihitung secara statistik dan defisit kualitas nyata yang dikonfirmasi oleh pakar sebaya (peer experts); Analisis Menyeluruh (Holistik): Melakukan analisis akar penyebab lintas bidang (in-density cross-analysis) untuk mencari kekurangan kualitas mendasar dalam sistem penyediaan layanan (pendekatan holistik/sistem).
Dengan dua usulan tersebut, perbaikan kualitas akan dicapai melalui: Tindakan jangka pendek dan jangka panjang, Konsekuensi yang dapat ditegakkan, Peningkatan sistem manajemen kualitas (QM System), Memastikan transparansi penuh di setiap langkah proses pelaporan. Tujuan akhirnya adalah mengintegrasikan pendekatan sistem ini ke dalam program kualitas layanan kesehatan sehari-hari.
Reportase Terkait:
Pengantar Hari I Hari II Hari III Renungan









