Stevie A. Nappoe-MPH Graduate from University of Alabama at Birmingham, 2016 Fulbright Scholar.
Hanevi Djasri, Koordinator Indonesian Healthcare Quality Network, Fellow of The International Society for Quality in Healthcare.
 Kurang lebih 3 bulan belakangan ini seluruh dunia dibuat tak berdaya oleh situasi pandemik COVID-19. Dengan jumlah kasus yang mencapai 7 juta, virus ini telah menyebabkan lebih dari 400 ribu kematian di seluruh dunia. Di Indonesia sendiri, jumlah kasus yang tercatat sampai dengan saat ini sudah lebih dari 32 ribu kasus dengan jumlah kematian mencapai 1800. Tidak dapat dipungkiri situasi ini sangat berdampak pada kehidupan masyarakat terutama perekonomian dikarenakan pembatasan sosial yang terjadi di masyarakat. Pemerintah Indonesia sudah mulai memikirkan untuk membuka kembali pembatasan sosial secara bertahap untuk bisa menyelamatkan ekonomi. Inisiatif ini lebih dikenal dengan “new normal” dimana pada situasi ini kegiatan masyarakat bisa berjalan seperti biasa namun tetap mengikuti protokol kesehatan untuk menghindari penularan dan penyebaran virus.
Kurang lebih 3 bulan belakangan ini seluruh dunia dibuat tak berdaya oleh situasi pandemik COVID-19. Dengan jumlah kasus yang mencapai 7 juta, virus ini telah menyebabkan lebih dari 400 ribu kematian di seluruh dunia. Di Indonesia sendiri, jumlah kasus yang tercatat sampai dengan saat ini sudah lebih dari 32 ribu kasus dengan jumlah kematian mencapai 1800. Tidak dapat dipungkiri situasi ini sangat berdampak pada kehidupan masyarakat terutama perekonomian dikarenakan pembatasan sosial yang terjadi di masyarakat. Pemerintah Indonesia sudah mulai memikirkan untuk membuka kembali pembatasan sosial secara bertahap untuk bisa menyelamatkan ekonomi. Inisiatif ini lebih dikenal dengan “new normal” dimana pada situasi ini kegiatan masyarakat bisa berjalan seperti biasa namun tetap mengikuti protokol kesehatan untuk menghindari penularan dan penyebaran virus.
Pelayanan kesehatan sebagai sektor yang paling terdampak oleh situasi pandemik ini juga harus bersiap untuk menghadapi new normal. Rumah sakit harus mulai memikirkan langkah yang akan diambil untuk tetap merawat pasien COVID-19 namun disaat bersamaan juga memberikan pelayanan kepada pasien umum dengan resiko penularan seminimal mungkin, sehingga disebut sebgai balancing act.
Pelayanan kesehatan di era new normal akan sangat berbeda dengan keadaan sebelum COVID 19. Rumah sakit perlu menyiapkan prosedur keamanan yang lebih ketat dimana sterilisasi harus lebih masif dilakukan di setiap sudut rumah sakit. Prosedur penerimaan pasien juga akan mengalami perubahan termasuk penggunaan masker secara universal, prosedur screening yang lebih ketat (rapid test/PCR), pengaturan jadwal kunjungan, dan pembatasan pengunjung/pendamping pasien bahkan pemisahan fasilitas untuk pasien COVID-19 dan non COVID-19.
Dari sisi pelayanan, rumah sakit akan lebih selektif dalam menerima pasien dimana prioritas akan diberikan kepada kasus-kasus gawat darurat atau life-thretening situation berdasarkan tingkat keparahan penyakit. Rapid test bahkan PCR bisa menjadi persyaratan sebelum pasien menerima berhak menerima perawatan (pre-op requirements). Penggunaan telemedicine atau virtual care akan semakin sering dilakukan oleh rumah sakit untuk meminimalisir tatap muka antara pasien dan tenaga kesehatan.
Hal lain yang perlu diperhatikan oleh rumah sakit adalah persiapan untuk menghadapi kemungkinan gelombang kedua (second wave), mengingat resiko penularan dimasyarakat masih mungkin untuk terjadi. Rumah sakit perlu menyiapkan protokol emergensi yang jelas untuk menghadapi gelombang kedua termasuk alokasi ruang perawatan untuk pasien COVID-19, tambahan tenaga kesehatan bila diperlukan, kecukupan personal protective equipment (PPE), serta penutupan kembali beberapa layanan jika situasinya memburuk.
Perubahan dalam pelayanan ini merupakan kesempatan yang baik untuk mempromosikan value-based care yakni pelayanan yang berorientasi pada outcome sehingga menghindari perawatan/tindakan yang tidak perlu atau tidak berkontribusi pada outcome. Salah satu perawatan yang akan mendapatkan perhatian adalah chronic disease management dimana penderita penyakit kronis memiliki resiko kematian yang lebih besar apabila terpapar COVID-19. Penggunaan telemedicine dan remote monitoring untuk pasien dengan penyakit kronis dapat menurunkan kunjungan yang tidak perlu ke fasilitas kesehatan dan mengurangi resiko keterpaparan terhadap virus.
Value-based care juga merupakan bagian dari patient / people centered care, yaitu konsep pelayanan yang berusaha memberikan perawatan dengan menghormati dan responsif terhadap berbagai preferensi, kebutuhan, dan nilai-nilai individu pasien, dan memastikan bahwa nilai-nilai tersebut digunakan untuk memandu semua keputusan klinis. Dalam New Normal preferensi, kebutuhan dan nilai-nilai tersebut berubah, maka RS harus responsif untuk tetap dapat menjaga mutu dan keselamatan pasien, tidak saja bagi pasien dengan Covid-19 tapi juga pasien lainnya.
Respon yang diharapkan dari RS adalah memastikan keempat inti patient/people centered care terwujud, yaitu: 1) Memberikan pelayanan kesehatan dengan bermartabat dan rasa hormat, dimana para klinisi mendengarkan dan menghormati perspektif dan pilihan pasien dan keluarga. 2) Berbagi informasi, yaitu para klinisi berkomunikasi dan berbagi informasi yang lengkap dan tidak bias dengan pasien dan keluarga serta antar klinisi. 3) Partisipasi aktif, dimana pasien dan keluarga didorong dan didukung untuk berpartisipasi dalam perawatan dan pengambilan keputusan pada tingkat yang mereka pilih. 4) Kolaborasi, yaitu pasien, keluarga, para klinisi, dan pengelola fasilitas pelayanan kesehatan berkolaborasi dalam pengembangan dan pelayanan kesehatan.
Dengan begitu banyaknya perubahan yang wajib dilakukan, rumah sakit perlu melakukan re-desain pelayanan dengan memperhatikan:
- Perencanaan dan manajemen rumah sakit dengan segala perubahan untuk menghadapi new normal termasuk investasi pada teknologi serta pelatihan tenaga kesehatan terkait telemedicine;
- Promosi kesehatan dan edukasi kepada pasien dan pengunjung yang lebih massif untuk memastikan protokol keselamatan dapat dipahami dan ditaati oleh semua pihak;
- Upaya menjamin keselamatan dari tenaga kesehatan dalam melaksanakan tugasnya sebagai garda terdepan dalam upaya penanggulangan COVID-19 ini termasuk kecukupan PPE, insentif yang sesuai, dan lain sebagainya;
- Melakukan upaya peningkatan mutu layanan yang terintegrasi untuk memastikan mutu layanan tetap terjaga dengan adanya pembatasan-pembatasan.
- Menggunakan tools untuk melakukan re-desain pelayanan, seperti FMEA (failure modes and effects analysis maupun dengan house of quality/Quality function deployment)
Sumber:
- Mullins L, Thompson K. Hospitals Aiming To Achieve New Normal As Coronavirus Pandemic Continues. 2020. https://www.wbur.org/commonhealth/2020/05/26/massachusetts-covid-19-coronavirus-hospitals-normal-operations. Published 26 May 2020.
- Liu R, Fleisher LA. Getting to a New Normal: Mandating That Patients Wear Masks as Hospitals Fully Reopen during the Coronavirus Pandemic. Anesthesiology: The Journal of the American Society of Anesthesiologists. 2020.
- Haseltine WA. A New Normal For Hospital Care. 2020. https://www.forbes.com/sites/williamhaseltine/2020/04/21/the-new-normal-for-hospital-care/. Published 21 April 2020.
- Bhatt J, Rubin O. New normal for medicine emerges as hospitals return to elective surgeries, non-COVID work. 2020. https://abcnews.go.com/Health/normal-medicine-emerges-hospitals-return-elective-surgeries-covid/story?id=70842080. Published 25 May 2020.
- Schwamm LH, Estrada J, Erskine A, Licurse A. Virtual care: new models of caring for our patients and workforce. The Lancet Digital Health. 2020.
- Institute of Medicine. (2001). Crossing the Quality Chasm: A New Health Service for the 21st Century. Washington, DC
- Johnson, B. H. & Abraham, M. R. (2012). Partnering with Patients, Residents, and Families: A Resource for Leaders of Hospitals, Ambulatory Care Settings, and Long-Term Care Communities. Bethesda, MD: Institute for Patient- and Family-Centered Care

 Dalam suatu penyuluhan kesehatan di masyarakat, seorang ibu menyampaikan masalah tentang suaminya. Usia suaminya tersebut 65 tahun, seorang pensiunan. Masalah utama adalah beberapa waktu belakangan sang suami sering menanyakan pertanyaan yang sama berulang-ulang. Walau sudah dijawab, tidak begitu lama akan ditanyakan lagi hal yang sama. Keadaan ini membuat anggota keluarga yang lain sering jengkel terhadap sang suami. Dipihak lain sang suami tidak merasa terganggu dengan keadaan ini karena tidak mengingat sudah menanyakan hal yang sama berulang-ulang. Kalau anggota keluarga yang lain menunjukkan amarah karena situasi ini maka sang suami akan menanyakan, kenapa marah kepada dirinya karena dirinya hanya menanyakan sesuatu?. Sejauh ini sang suami masih dapat beraktivitas sehari-hari seperti biasa.
Dalam suatu penyuluhan kesehatan di masyarakat, seorang ibu menyampaikan masalah tentang suaminya. Usia suaminya tersebut 65 tahun, seorang pensiunan. Masalah utama adalah beberapa waktu belakangan sang suami sering menanyakan pertanyaan yang sama berulang-ulang. Walau sudah dijawab, tidak begitu lama akan ditanyakan lagi hal yang sama. Keadaan ini membuat anggota keluarga yang lain sering jengkel terhadap sang suami. Dipihak lain sang suami tidak merasa terganggu dengan keadaan ini karena tidak mengingat sudah menanyakan hal yang sama berulang-ulang. Kalau anggota keluarga yang lain menunjukkan amarah karena situasi ini maka sang suami akan menanyakan, kenapa marah kepada dirinya karena dirinya hanya menanyakan sesuatu?. Sejauh ini sang suami masih dapat beraktivitas sehari-hari seperti biasa.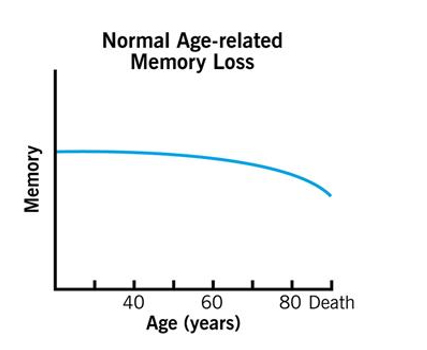
 Lansia termasuk kelompok yang rentan terhadap penularan virus corona (Covid-19), bersama dengan orang yang memiliki riwayat penyakit penyerta, dan perokok.
Lansia termasuk kelompok yang rentan terhadap penularan virus corona (Covid-19), bersama dengan orang yang memiliki riwayat penyakit penyerta, dan perokok.







