Telah diketahui bahwa pemberian Air Susu Ibu (ASI) bermanfaat bagi bayi dan ibu. Diantaranya adalah adanya pengurangan risiko kesehatan sebagai luaran yang diperoleh dengan pemberian ASI eksklusif (exclusive breastfeeding-EBF).
Air susu ibu merupakan sumber nutrisi optimal bagi bayi baru lahir dan memberikan banyak manfaat. Bayi yang disusui memiliki risiko kematian yang lebih rendah, dan risiko lebih rendah terkena penyakit anak-anak seperti; gangguan pernapasan, infeksi saluran cerna, otitis media, dan leukemia pada anak, diabetes, dan obesitas. Sedangkan manfaat bagi ibu, diantaranya berisiko rendah terjadi pendarahan postpartum, kanker payudara dan ovarium, serta risiko rendah terkena diabetes tipe 2.
Terlepas dari manfaat pemberian ASI eksklusif, tingkat pemberian ASI eksklusif berada dibawah standar yang ditetapkan oleh Healthy People 2020, dan Ohio exclusive breastfeeding (EBF) juga menunjukkan tingkat capaian yang rendah. Hal ini dapat disebabkan oleh edukasi antenatal, dan dukungan rumah sakit untuk mewujudkan penerapan program pemberian ASI eksklusif yang secara signifikan dapat mendukung kesuksesan, keeksklusifan, dan durasi pemberian ASI eksklusif, selain juga faktor sosioekonomi, serta jumlah ibu yang berpengalaman memberikan ASI eksklusif.
Isu ini juga menjadi perhatian salah satu rumah sakit akademik di Cincinnati-Ohio karena rendahnya tingkat pemberian ASI eksklusif (EBF) juga terjadi di rumah sakit tersebut (University of Cincinnati Medical Center-UCMC). Untuk itu dilakukan suatu upaya untuk meningkatkan pemberian ASI eksklusif dengan penerapan Learning Collaborative Model dengan proyek Best Fed Beginning.
Upaya kolaborasi peningkatan kualitas fasilitas pelayanan ini memiliki sasaran populasi yang berisiko tinggi tidak memberikan ASI eksklusif. Program Best Fed Beginning (BFB) dikoordinatori oleh Natioal Institute for Children’s Health Quality dan bekerjasama dengan Centers for Disease Control and Baby-Friendly USA (BFUSA). Program BFB memberikan pelatihan, bantuan teknis, dan bimbingan menyusui, peningkatan kualitas, dan akses untuk berbagi pengetahuan.
Tujuan yang ingin dicapai oleh UCMC adalah bekerjasama dengan rumah sakit yang berupaya meningkatkan tingkat pemberian ASI eksklusif hingga 90% pada Agustus 2014 dan mencapai Baby Friendly pada September 2014.
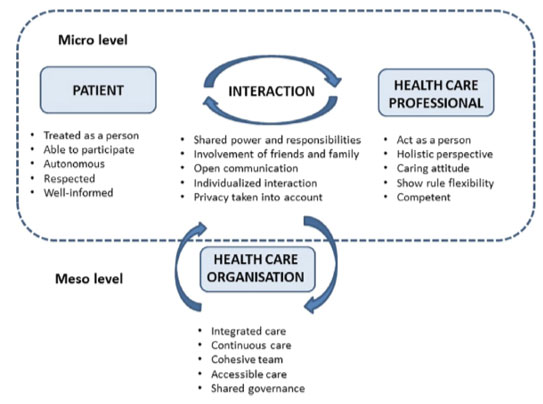
Metode ilmiah yang dipergunakan dalam penerapan program ini termasuk diantaranya menggunakan pengembangan dari diagram utama siklus PDCA (Plan-Do-Study-Act Cycles), serta dilanjutkan dengan aktivitas penerapan Ten Steps to Successful Breastfeeding. Berikut adalah diagram penggerak utama yang dipergunakan:

Sedangkan 10 langkah menyusui dengan sukses mencakup:
Langkah 1: Memiliki kebijakan menyusui yang tertulis dan secara rutin dikomunikasikan kepada semua staf layanan kesehatan.
Langkah 2: Latih semua staf layanan kesehatan dengan keterampilan yang diperlukan untuk menerapkan kebijakan ini.
Langkah 3: Beri tahu semua ibu hamil tentang manfaat dan manajemen menyusui.
Langkah 4: Bantu ibu memulai menyusui dalam waktu 1 jam setelah kelahiran.
Langkah 5: Tunjukkan pada ibu cara menyusui dan tetap berupaya menyusui, bahkan jika mereka terpisah dari bayinya.
Langkah 6: Tidak memberikan bayi makanan atau minuman selain ASI, kecuali ada indikasi medis.
Langkah 7: Penerapan rooming-in: memungkinkan ibu dan bayi tetap bersama 24 jam sehari.
Langkah 8: Dukung ibu untuk menyusui sesuai kebutuhan.
Langkah 9: Jangan berikan dot atau puting buatan untuk menyusui bayi.
Langkah 10: Membina pembentukan kelompok pendukung menyusui dan merujuk ibu kepada mereka saat keluar dari rumah sakit atau pusat kelahiran.
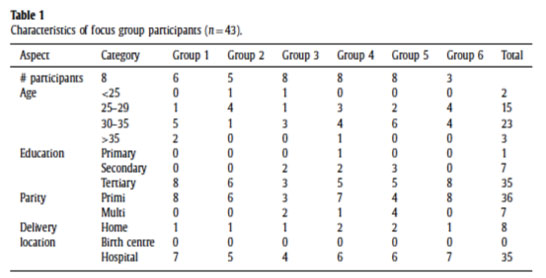
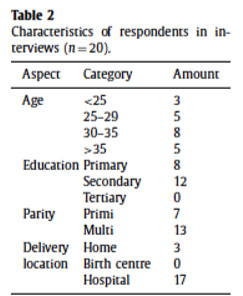
Populasi studi ini mencakup seluruh bayi yang di rawat di Unit Postpartum di UCMC selama Juli 2012-Desember 2014 (n 4181). Pada studi ini diidentifikasi 2 langkah proses: 1) rooming in adalah persentase bayi dipisahkan dari ibu mereka ≤1 jam per hari, 2) STS (skin to skin) adalah persentase bayi yang dengan proses STS dengan ibu mereka dalam 5 menit kelahiran, sampai menyusui pertama atau 1 jam awal kehidupan.
Pengumpulan data dilakukan pada periode Juli 2011-Juni 2012, dengan mengkaji 30 diagram per bulan untuk menyeimbangkan baseline tingkat EBF. Pada periode Juli 2012-Oktober 2012 dipilih rekam medis ke-empat dari laporan bulanan (n-50). Serta per November 2012, 30 diagram bayi dikaji, sebagai proyek pedoman BFB. Berikut adalah hasil dari studi:

Gambar 1: Persentase Jumlah Bayi yang Dilakukan Skin-to-Skin Pada Saat Kelahiran

Gambar 2. Persentase Jumlah Bayi dengan Penerapan Room-In

Gambar 3. Persentase Jumlah Bayi yang Memperoleh ASI Eksklusif

Gambar 4. Persentase Jumlah Pasien Menyusui di Center for Women Health (CWH) pada Kunjungan Pasien Rawat Jalan
Studi ini menunjukkan bahwa pendekatan multitier dapat meningkatkan kesehatan komunitas dan dapat mengatasi kesenjangan. Meskipun menantang, namun tujuan menjadikan rumah sakit sebagai destinasi Baby Friendly dapat tercapai, serta penerapan standar untuk mendukung pemberian ASI eksklusif-perawatan ibu bayi dapat dilaksanakan. Hal ini sangat penting mengngat rumah sakit pendidikan, ke depannya dapat menjadi pusat pembelajaran bagi provider kesehatan untuk mengadopsi praktik peningkatan layanan kesehatan bagi ibu dan anak.
Dirangkum Oleh: Lucia Evi Indriarini, MPH.
Sumber : Ward, LP., Williamson, S., Burke, S., Crawford-Hemphil, C., Thompson, AM. (2017). Improving Exclusive Breastfeeding in an Urban Academic Hospital. Pediatric Vol.139, Number 2. http://pediatrics.aappublications.org/content/139/2/e20160344