Fokus pembangunan kesehatan terhadap tingginya angka kematian ibu dan bayi masih terus menjadi perhatian yang sangat besar bagi pemerintah karena penurunan AKI dan AKB merupakan salah satu indikator pembangunan sebuah bangsa. Ujung tombak penurunan kematian ibu (AKI) adalah tenaga kesehatan, dalam hal ini adalah bidan. Bidan adalah seorang perempuan yang lulus dari pendidikan bidan yang teraktreditasi, memenuhi kualifikasi untuk didaftarkan, disertifikasi dan atau secara sah mendapat lisensi untuk praktek kebidanan. Bidan diakui sebagai sebagai seorang profesional yang bertanggungjawab dan akuntabel, bermitra dengan perempuan dalam memberikan dukungan, informasi berdasarkan bukti, asuhan dan nasihat yang diperlukan selama masa kehamilan, persalinan dan nifas, memfasilitasi kelahiran atas tanggung jawabnya sendiri serta memberikan asuhan kepada bayi baru lahir dan anak.
Salah satu faktor yang sangat mempengaruhi terjadinya kematian ibu dan bayi adalah faktor pelayanan yang sangat dipengaruhi oleh kemampuan dan keteranpilan tenaga kesehatan sebagai penolong pertama pada persalinan tersebut, dimana setiap persalinan hendaknya ditolong oleh tenaga kesehatan terlatih. Namun sayangnya sampai saat ini di wilayah indonesia masih banyak pertolongan persalinan yang dilakukan oleh dukun bayi yang masih mengggunakan cara-cara tradisional sehingga banyak peluang merugikan dan membahayakan keselamatan ibu dan bayi baru lahir. Di beberapa daerah, keberadaan dukun bayi sebagai orang kepercayaan dalam menolong persalinan, sosok yang dihormati dan berpengalaman, sangat dibutuhkan oleh masyarakat. Keberadaannya berbeda dengan keberadaan bidan yang rata-rata masih muda dan belum seluruhnya mendapat kepercayaaan dari masyarakat.
Tidak hanya di Indonesia, di beberapa negara seperti Nigeria dukun bayi melakukan pertolongan persalinan, pada tahun 2008 tercatat ada sekitar 22% atau sekitar 1, 35 juta persalinan ditolong oleh dukun bayi setiap tahunnya. Sejak tahun 1979, pemerintah Nigeria telah melakukan terobosan dengan mengintegrasikan ke dalam sistem perawatan kesehatan dengan meningkatkan keterampilan dukun bayi. Sementara, pemerintah Indonesia melalui Kementerian Kesehatan telah melakukan upaya dengan menyelenggarakan kegiatan yang saling menguntungkan antara bidan dan dukun bayi, dengan harapan pertolongan persalinan akan berpindah dari dukun bayi ke bidan. Dengan demikian, kematian ibu dan bayi diharapkan dapat diturunkan dengan mengurangi resiko yang mungkin terjadi bila persalinan tidak ditolong oleh tenaga kesehatan yang kompeten dengan menggunakan kemitraan bidan dan dukun. Dalam pola ini kemitraan bidan dengan dukun sebagai elemen masyarakat yang ada dilibatkan sebagai unsur untuk dapat memberikan dukungan kesuksesan kegiatan ini.
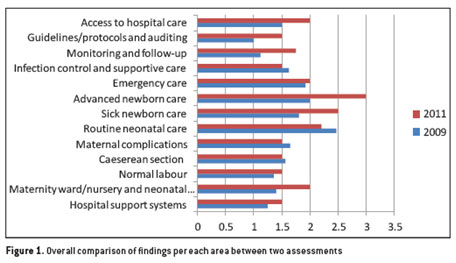
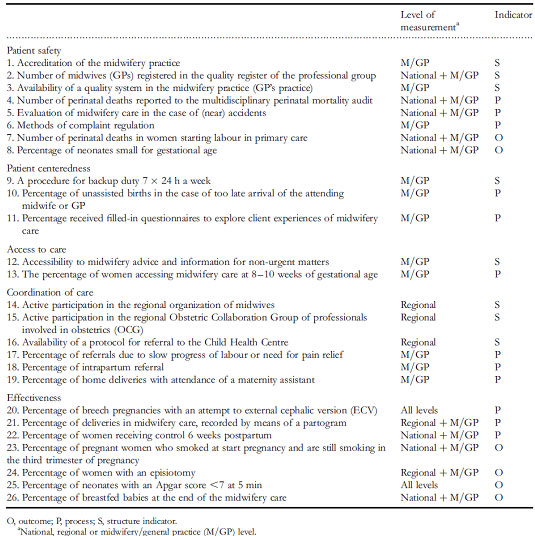
Untuk menurunkan angka kematian ibu (AKI) perlu peningkatan standar dalam menjaga mutu pelayanan kebidanan. Untuk itu, pelayanan kebidanan harus mengupayakan peningkatan mutu dan memberi pelayanan sesuai standar yang mengacu pada semua persyaratan kualitas pelayanan dan peralatan agar dapat memenuhi kebutuhan masyarakat.
Demi memenuhi pelayanan berkualitas, pemerintah Nigeria mewajibkan bidan untuk tinggal di desa selama setahun. Kebijakan dari pemerintah ini tidak bertahan lama karena pada tahun 2008 dilaporkan sangat sedikit petugas kesehatan/bidan yang mampu bertahan mau tinggal dan bekerja di daerah pedesaan. Beberapa faktor pemicunya ialah karena miskin, prospek untuk kemajuan karir dan pekerjaan yang buruk serta tidak adanya prospek pendidikan bagi keluarga mereka. Untuk mengatasi masalah tersebut, pada tahun 2009 pemerintah Nigeria meluncurkan program MSS. MSS adalah inisiatif bersama antara tiga tingkatan pemerintah di Nigeria yang bertugas memobiliasi bidan, termasuk bidan yang masih menganggur dan pensiun untuk bekerja di daerah yang kurang terlayani. Sejak diluncurkan hingga bulan Juli 2010, program ini telah melibatkan 2.622 bidan yang dipekerjakan di fasilitas perawatan kesehatan primer di daerah pedesaan.
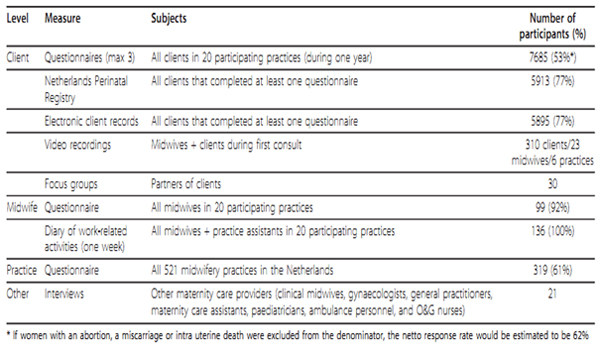
Pendidikan bidan sebagian besar berada di bawah standar ICM, ICM merekomendasikan minimum teori 40% dan minimum 50% praktek. Rumah sakit dan klinik terutama di daerah pedesaan kekurangan alat dan fasilitas untuk berlatih asuhan kebidanan yang mengarah kekurangan perawatan berbasis bukti dan kemampuan untuk berlatih keterampilan yang diperoleh. ICM merekomendasikan bidan perlu refreshing ilmu melalui pelatihan yang upto-date dan berlatih terus-menerus jika menemukan kasus yang belum pernah dialami. Pelatihan, kualitas kontrol dan pengawasan sangat penting untuk menghasilkan bidan yang berkualitas untuk peningkatan derajat kesehatan.
Oleh: Armiatin, SE., MPH.
Sumber: Oyetunde et al., Quality Issuses in Midwifery: A Critical Analysis of Midwifery in Nigeria Within The Context of The International Confederation of Midwives (ICM) Global Standards. Academic Journals. Vol. 6(3), pp. 40-48, July 2014.
http://www.academicjournals.org/article/article1406126983_Oyetunde%20and%20%20Nkwonta.pdf